Was ist Angina pectoris?
Bezeichnung für den typischen Schmerz, der im Zusammenhang mit einem Sauerstoffmangel des Herzens auftritt.
Beschreibung der Erkrankung
Einteilung
Man unterscheidet die stabile und instabile Angina pectoris.
Stabile Angina pectoris
„Stabil“ bedeutet, daß Angina pectoris immer unter denselben Umständen auftritt.
Dabei ist zu beachten, daß sich die Schwere der Angina pectoris nicht in der Heftigkeit des Schmerzes definiert, sondern in der Leichtigkeit, mit der die Schmerzen ausgelöst werden können.
Angina pectoris, die erst bei sehr schweren körperlichen Belastungen ausgelöst wird, ist als leichtere Erkrankungsform anzusehen als Angina, die bereits bei den leichtesten Belastungen (z.B. beim morgendlichen Ankleiden) oder im Ruhezustand auftritt. Dementsprechend lautet die Einteilung der stabilen Angina pectoris (nach der Kanadischen Herzgesellschaft), die heute weltweit angewandt wird:
- Stadium 1 (leichte Form): Keine Beschwerden im täglichen Leben. Angina pectoris nur bei schweren Anstrengungen.
- Stadium 2: Aktivitäten des täglichen Lebens nur gering eingeschränkt:
Angina pectoris beim schnellen Treppesteigen oder schnellen Gehen, bei Bergan-Gehen, normal schnellem Gehen oder Treppesteigen nach Mahlzeiten, bei Kälte, gegen Wind, beim Steigen von mehr als 1 Etage Treppesteigen mit normaler Geschwindigkeit.
- Stadium 3: Aktivitäten des täglichen Lebens deutlich eingeschränkt:
Angina pectoris bei 1 Etage Treppesteigen oder weniger mit normaler Geschwindigkeit.
- Stadium 4 (schwere Form): Auch leichte Aktivitäten des täglichen Lebens nicht ohne Angina pectoris möglich, Beschwerden schon in Ruhe.
Instabile Angina
„Instabil“ bedeutet, daß die Angina pectoris ihren bis dahin gewohnten Charakter ihres Auftretens verändert. Trat Angina bis dahin nur bei schweren Belastungen auf und tritt sie nun bei leichten Belastungen auf, so bezeichnet man diesen Wechsel als „instabile Angina“.
Ebenso bedeutet „instabile Angina“ das ungewohnte Auftreten von Angina pectoris unter Ruhebedingungen, wenn sie bislang nur unter körperlichen Belastungen auftrat.
Instabile Angina pectoris wird wie folgt eingeteilt:
- Ruheangina: Angina, die in körperlicher Ruhe auftritt, wobei die Schmerzanfälle mehr als 20 Minuten andauern.
- Neue Angina: Schwere Angina pectoris bei leichten Belastungen (z.B. bei 1 Etage Treppesteigen), die sich innerhalb von 2 Monaten neu entwickelt hat oder bereits bekannte Angina pectoris, die sich in der Häufigkeit ihres Auftretens, der Dauer der Schmerzanfälle oder der Leichtigkeit ihrer Auslösung derartig stark verschlimmert hat, daß sie bereits bei leichten Belastungen (z.B. 1 Etage Treppesteigen) auftritt.
- Zunehmende Angina: Angina pectoris, die sich innerhalb von 2 Monaten um mindestens 1 Schweregrad nach der Einteilung der stabilen Angina pectoris verschlimmert hat.
Krankheitserscheinungen
Typische Angina pectoris
Typische Angina pectoris ist ein Schmerz, der die folgenden Merkmale beinhaltet:
Art des Schmerzes
- Druck in der Herzgegend, Schwere- oder Engegefühl in der Brust
- Brennender Schmerz
- Luftnot mit Einengungsgefühl im Hals oder hinter dem Brustbein („so als ob es einem die Luft abschnürt“)
- Langsames An- und Abschwellen des Schmerzes (kein plötzlicher Beginn und kein abruptes Ende)
Ort des Schmerzes
- Über dem Brustbein oder in seiner Nähe
- An jeder Stelle zwischen der Mitte des Oberbauches und dem Hals
- Gelegentlich in linker Schulter oder linkem Arm
- Im linken Schulterblatt oder über dem linken Schulterblatt
- Unterkiefer
- Nackenbereich
Dauer des Schmerzes
- 30 Sekunden bis 30 Minuten
Auslösende Ursachen
- Körperliche Belastungen
- Arbeiten, bei denen mit den Armen über dem Kopf gearbeitet wird
- Kälte
- Gehen gegen Wind
- Gehen nach großen Mahlzeiten
- Aufregungen, Streß, Ärger
- Geschlechtsverkehr
Wirkung auf Nitro-haltige Medikamente
- Nachlassen des Schmerzes innerhalb von 45 Sekunden bis 5 Minuten nach Einnahme Nitro-haltiger Medikamente (z.B. Nitrolingual-Spray®)
Ausstrahlung des Schmerzes
 |
| Abb.1 |
| Ausstrahlung der Angina pectoris-Schmerzen |
- Innenseite des linken Armes
- Linke Schulter
- Unterkiefer
- Gelegentlich rechter Arm
Untypische Angina pectoris
Neben typischer Angina pectoris gibt es auch untypische Beschwerden:
Dies kann sich sowohl auf die Art der Schmerzen als auch auf den auslösenden Mechanismus beziehen.
Beispielsweise können atypische Angina-Beschwerden scharf und stechend sein, die schmerzauslösenden Ursachen können in ungewöhnlichen Situationen, etwa bestimmten Körperhaltungen bestehen, der Schmerz kann ausschließlich nachts auftreten oder er tritt während einer körperlichen Anstrengung auf, verschwindet dann aber bei Fortsetzung der Belastung.
Angina pectoris bei Frauen
Bei Frauen drückt sich Angina pectoris als Ausdruck einer Durchblutungsstörung des Herzens oftmals anders aus als bei Männern. Lesen Sie etwas mehr hierüber in der Broschüre „Koronare Herzkrankheit“.
Bei Frauen zeigt sich Angina pectoris oft wie die oben beschriebene „untypische Angina“.
Die Brustschmerzen müssen bei Frauen nicht immer drückend sein, sondern sie sind oft stechend. Und oft zeigt sich die koronare Herzkrankheit bei Frauen nicht in Gestalt der Angina pectoris, sondern als Müdigkeit, Hinfälligkeit und allgemeine Schwäche. Man spricht in diesen Fällen natürlich nicht von Angina pectoris, denn diese Bezeichnung ist dem oben beschriebenen typischen Schmerz vorbehalten, sondern von „atypischer Angina“.
Die Feststellung einer koronaren Herzkrankheit bei Frauen stellt aus diesen Gründen für Ärzte eine große Herausforderung dar, die viel Gefühl und Erfahrung seitens des Arztes und oftmals viele technische Untersuchungen erfordert, bis „die Diagnose steht“. Die oft untypischen Beschwerden der koronaren Herzkrankheit ohne die typische Angina pectoris ist aber auch einer der Gründe dafür, warum diese Krankheit sogar von Frauen selbst oft nicht wahr- oder ernst genommen wird.
Untersuchungsmethoden und Ergebnisse
Angina pectoris ist etwas, das nur der betroffene Mensch, nicht aber ein Arzt feststellen kann, denn Angina pectoris bedeutet „Schmerz“. Die Aufgabe des Arztes besteht darin, festzustellen, ob die Schmerzen, die ein Patient hat, Angina pectoris sind oder ob sie eine andere Ursache haben. Lesen Sie hierzu auch die Informationen über Brustbeschwerden.
Wenn es sich um Angina pectoris handelt besteht der nächste Schritt darin, deren Ursache festzustellen und zu untersuchen, wie er die Beschwerden beseitigen kann. Zu den erforderlichen Untersuchungen gehören:
Körperliche Untersuchung
Siehe auch eBook über die körperliche Untersuchung.
Hier sucht der Arzt nach Erscheinungen (z.B. an den Augen), die auf eine Erhöhung des Blutfettspiegels (Cholesterin) hindeuten.
Er hört das Herz ab und sucht nach den Geräuschen von Herzklappenfehler.
Er hört die Lungen ab und sucht nach Lungenerkrankungen, auf Grund derer zu wenig Sauerstoff ins Blut gelangt, er tastet die Pulse an Armen und Beinen ab, um danach zu suchen, ob Durchblutungsstörungen vorliegen und er hört die Hals- und Leistenschlagadern ab, um nach Verengungen dieser Gefäße zu suchen.
Oft ergibt die körperliche Untersuchung bei Angina pectoris keine Auffälligkeiten.
Ruhe-EKG
 |
| Abb.2 |
Siehe auch eBook über die verschiedenen EKGs.
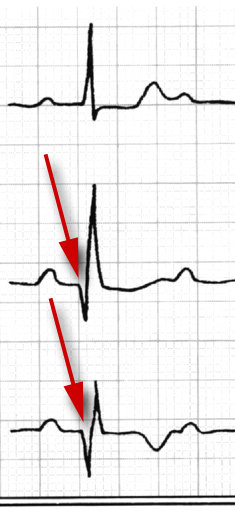
Hier sucht der Arzt nach den EKG-Zeichen eines älteren Herzinfarktes (Abb. 2).
| Abb.3 |
Bei Menschen, bei denen während eines Angina pectoris-Anfalles ein EKG geschrieben wird zeigen sich bestimmte Veränderungen der Kurven (Abb. 3).
Oft ist das Ruhe-EKG bei Angina pectoris-Patienten außerhalb eines Anfalls normal.
Belastungs-EKG
 |
| Abb.4 |
Siehe Informationen über das Belastungs-EKG.
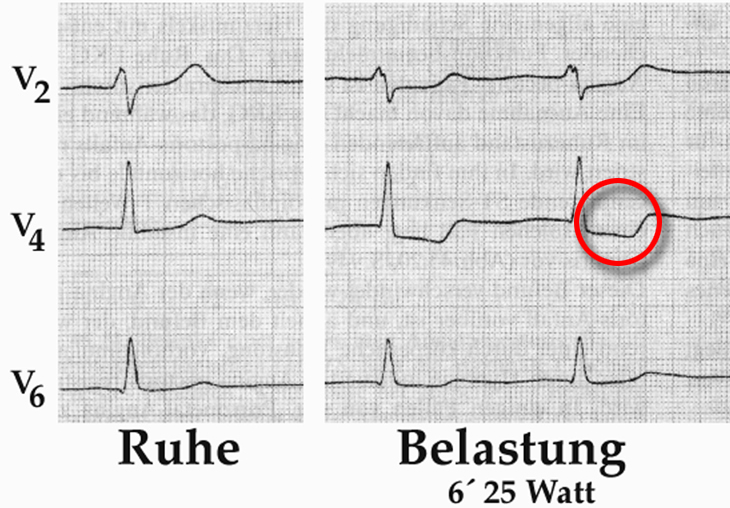
Durch die körperliche Anstrengung beim Belastungs-EKG wird versucht, einen Angina pectoris-Anfall auszulösen und zu beobachten, wie sich das EKG dabei verändert. Typischerweise sieht man während der Belastung charakteristische Veränderungen der Kurven (Abb. 4).
Diese Kurvenveränderungen können auch ohne gleichzeitige Angina pectoris auftreten. Auch das Auftreten von Herzrhythmusstörungen während der Belastung kann auf einen Sauerstoffmangel des Herzens und auf Angina pectoris hindeuten.
Ein Belastungs-EKG zeigt in ca. 85% der Fälle an, ob Angina pectoris vorliegt oder nicht, 15% aller Angina pectoris-Patienten haben jedoch ein normales Belastungs-EKG.
Echokardiographie
| Film 1 |
Siehe eBook über die Echokardiographie.
Der Arzt kann hier die Herzkammern sehen und erkennen, ob sich bestimmte Wände der Herzkammern vermindert bewegen. Dies ist z.B. bei Patienten nach abgelaufenem Herzinfarkt der Fall (Film 1).
Sehen Sie auch die Informationen über den Herzinfarkt.
Er kann ebenfalls sehen, ob die Herzklappen in Ordnung sind und ob nicht vielleicht bestimmte Klappen durch einen abgelaufenen Infarkt geschädigt wurden (siehe „Herzklappenfehler“ und eBook über die Echokardiographie).
Oft ist bei Angina pectoris-Patienten, die noch keinen Herzinfarkt gehabt haben, das Echokardiogramm normal.
Streß-Echokardiographie
Siehe auch Informationen über die „Streß-Echokardiographie“.
Ähnlich wie beim Belastungs-EKG wird das Herz hier durch körperliche Belastung oder die Einspritzung bestimmter Medikamente (Katecholamine) belastet, um einen Sauerstoffmangel des Herzmuskels zu provozieren.
Selbst wenn durch diese Belastung keine Angina pectoris ausgelöst wird so verursacht der Sauerstoffmangel doch eine verminderte Bewegung der entsprechenden Herzwand. Der Arzt sucht im Streß-Echokardiogramm also danach, ob es unter Belastung zu Bewegungsstörungen der Herzwände kommt.
Ähnlich wie beim Belastungs-EKG werden etwa 85 - 90% aller Patienten mit Angina pectoris belastungsabhängige Wandbewegungsstörungen bekommen, ca. 10% aller Patienten hingegen haben eine normale Untersuchung.
Angina pectoris-Patienten sind oft schlecht mit dem Ultraschall zu untersuchen, weil sie oft übergewichtig oder älter sind. In diesen Fällen ist die Trefferquote der Untersuchung schlecht. Wenn Medikamente zur Belastung des Herzens eingesetzt werden (= „pharmakologische Belastung“) können schwerwiegende Untersuchungskomplikationen (bösartige Herzrhythmusstörungen, Todesfälle) auftreten.
Myokardszintigraphie
Siehe auch eBook über die „Myokardszintigraphie“.
 |
| Abb.5 |
Hier wird radioaktives Kontrastmittel eingesetzt, das in eine Vene des Armes eingespritzt wird, das mit dem Blutstrom durch die Herzkranzadern in den Herzmuskel eindringt und sich hier einige Stunden festsetzt, bevor es abgebaut und wieder ausgeschieden wird. Die Menge des Kontrastmittels, das sich im lebenden Herzmuskel absetzt, ist dabei abhängig von der Durchblutungsstärke des Herzmuskels.
Nach der Einspritzung des Kontrastmittels wird das Herz mit einer Spezialkamera (Abb. 5) photographiert.
 |
| Abb.6 |
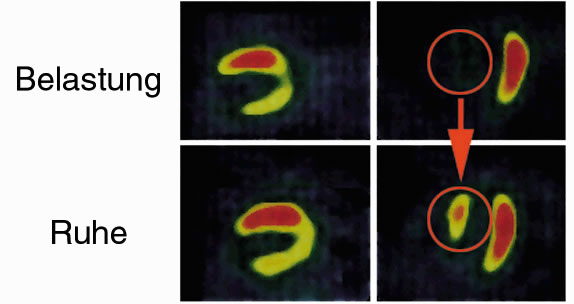
| Unter Belastung verminderte Kontrastmittelaufnahme im Septum, in Ruhe wieder vermehrte Aufnahme = Herzmuskel lebt |
Dabei erfolgen solche Aufnahmen einmal unmittelbar nach einer körperlichen Belastung und ein weiteres Mal einige Stunden oder Tage später. Durchblutungsgestörte Herzwände erkennt man in solchen Bildern daran, daß sich dort in den Belastungsaufnahmen weniger Kontrastmittel anreichert als in den Ruhe-Aufnahmen (Abb. 6).
Die Myokardszintigraphie hat, unabhängig vom Alter und (Über-) Gewicht eines Patienten eine sehr hohe Trefferquote von ca. 90 – 95% und kann daher Patienten mit Angina pectoris gut erkennen.
Die Belastung eines Patienten mit radioaktiven Strahlen ist bei der Myokardszintigraphie nur sehr gering, schwerwiegende Komplikationen sind, unabhängig von der körperlichen Belastung nicht bekannt.
MRT
Auch eine Magnetresonanztomographie (MRT) ist bei der Suche nach den Ursachen der Angina pectoris hilfreich (siehe eBook über MRT-Untersuchungen).
Mit Hilfe dieser Untersuchung kann man 2 Dinge sehen:
| Film 2 |
| MRT nach altem Hinterwandinfarkt. |
| Die Hinterwand (untere Herzwand) bewegt sich nur müde. |
- 1. Die Bewegungen der Wände der linken Herzkammer:
Bei einer „einfachen“ Angina-pectoris sind die Bewegungen der Herzwände normal und ungestört, denn der Angina-Anfall ist längst wieder vorbei bis das MRT-Gerät mit der Anfertigung der Bilder beginnt.
Wenn der Patient allerdings zuvor einen Herzinfarkt erlitten hatte und wenn bei dem Infarkt Herzmuskel abgestorben ist sieht man (ebenso wie beim Echo) eine Bewegungsstörung der betroffenen Wand (Film 2).
- Eine weitere Möglichkeit, im MRT nach Hinweisen auf eine Durchblutungsstörung des Herzmuskels als Ursache von Angina pectoris zu suchen, ist die Gabe von Kontrastmittel:
Film 3 Verengung und Durchblutungsstörung der Hinterwand-Arterie. Beachten Sie, daß das Kontrastmittel (hell) hier nicht durch die gesamte Wand sickert, der Abschnitt ist hier im Film markiert. Angina pectoris entsteht durch die Verengung einer oder mehrerer Herzkranzgefäße. Diese Verengung behindert den Durchfluß von Blut in den Herzmuskel.
Wenn man ein spezielles Kontrastmittel (Gadolinium) in eine Armvene einspritzt und das Herz dabei mit dem MRT abbildet dann kann man sehen, wie das Kontrastmittel von außen nach innen durch den Herzmuskel sickert (Film 3).
In demjenigen Muskelgebiet, das von einer verengten Arterie versorgt wird ...........
Ende der Leseprobe
Lesen Sie in den eBooks (padBook, phoneBook, Kindle) mehr über:
- MRT
- Herzkatheteruntersuchung
- Krankheiten mit ähnlichen Erscheinungen
- Komplikationen
- Notfälle
- Vorbeugende Maßnahmen
- Krankheiten, die das Risiko erhöhen, im Laufe des Lebens zu erkranken
- Verhaltensweisen, die die Heilung fördern
- Verhaltensweisen, die die Krankheit verschlimmern
- Therapie
- Wann muß der Hausarzt aufgesucht werden?
- padBook (für iPad und epub3-fähige eBook-Reader)
- phoneBook (für smartPhones)
- Paperwhite (für Kindle Paperwhite)