Anamnese (= Vorgeschichte)
Diese Informationen sind Teil einer Informationsreihe unter der Überschrift "Patienten-Akademie". Wenn Sie sich genauer darüber informieren möchten, was das ist und wie Sie die einzelnen Kapitel und Bände auch als eBook bekommen können: Klicken Sie hier.
Die Informationen auf dieser Seite über die Anamnese (d.i. das Vorgespräch des Arztes mit dem Patienten) bekommen Sie, wenn Sie in der nachfolgenden Liste das Format anklicken, das Sie gerne hätten.
In diesem eBook sind sowohl die Informationen über die Anamnese als auch diejenigen über eine körperliche Untersuchung und die Phonokardiographie enthalten:
- padBook (für iPad und epub3-fähige eBook-Reader)
- phoneBook (für smartPhones)
- Paperwhite (für Kindle Paperwhite)
Anamnese bedeutet die Erhebung der Vorgeschichte eines Menschen. Dabei werden nicht nur die aktuellen Beschwerden, die den Patienten zum Arzt geführt haben, sondern auch noch andere Dinge „routinemäßig“ abgefragt.
Die Anamnese ist insofern von besonders großer Bedeutung, weil sie es ist, die bereits zu Beginn der Untersuchungs-„Kette“ über weitere notwendige und u.U. invasive Untersuchung entscheidet.
Insgesamt werden die folgenden Inhalte erfragt:
- Allgemeine Angaben zur Person
- Hauptbeschwerden
- Bisheriger Krankheitsverlauf
- Eigenanamnese mit Pflichtfragen
- Gewohnheiten und Medikamente
- Sozioökonomische Anamnese
- Psychische Anamnese
- Erfragen der Risikofaktoren
- Familienanamnese
Allgemeine Angaben zur Person
Dies sind Name, Geschlecht und Alter.
In der Regel werden diese Informationen bereits bei der Annahme von den Assistenten bzw. bei der Aufnahme (ins Krankenhaus) von den Krankenschwestern bzw. dem Assistenzpersonal erfaßt.
Hauptbeschwerden
Das sind diejenigen Beschwerden, von denen die Patienten berichten, wenn sie die Eingangsfrage des Arztes „Was führt Sie zu mir?“ oder „Was haben Sie für Beschwerden?“ beantworten. Es gibt eine Vielzahl von Beschwerden, die an dieser Stelle geäußert werden und die teilweise einen intimen Charakter haben, z.B. das Unvermögen, Stuhl oder Urin zu halten (= Inkontinenz), ein Zusammenhang mit der Regelblutung bei Frauen, Schmerzen oder Juckreiz am Penis oder das Nachlassen des Gedächtnisses. Vor allem Ärzte für Allgemeinmedizin und Hausärzte sind mit solchen Beschwerden oft konfrontiert, was Einfühlungsvermögen, Empathie und Taktgefühl erfordert.
Bei der Erfragung der Hauptbeschwerden gilt hier, auf kardiologischem Gebiet, ebenso wie bei allen anderen Fachgebieten, daß man den Patienten zunächst spontan berichten läßt und dann versucht, die Beschwerden zu präzisieren und zu hinterfragen. Dabei muß man unbedingt vermeiden, die Schilderung der Beschwerden durch Zwischenfragen in eine bestimmte Richtung zu lenken oder Suggestivfragen zu stellen, um Ihre vielleicht spontane Idee zur Ursache des Problems zu bestätigen oder zu widerlegen. Es geht vielmehr darum, die Art der Beschwerden möglichst objektiv und vorurteilsfrei zu erfassen, auch wenn das Wort „objektiv“ hier vielleicht fehl am Platze ist.
Der Grund, weshalb Nicht-Ärzte Schwierigkeiten haben, aus der Schilderung der Hauptbeschwerden auf eine mögliche Diagnose zu schließen, ist, daß sie nicht wissen können, welche Krankheit sich mit dem beklagten Symptom äußern könnte. Brustschmerzen beispielsweise können auf viele Krankheiten deuten:
- Auf einen Herzinfarkt,
- auf Angina pectoris,
- auf eine Lungenarterienembolie,
- eine Rippenfellentzündung,
- auf Verspannungen der Muskeln,
- Zerrungen von Sehnen,
- eingeklemmte oder gereizte Nervenstränge,
- nervliche Ursachen (z.B. im Sinne einer Depression),
- auf eine Herzmuskel- oder Herzbeutelentzündung,
- auf hohen Blutdruck
- Speiseröhrenerkrankungen,
- Rückfluß von Magensäure in die Speiseröhre,
- Magengeschwür,
- Gürtelrose,
- Entzündungen,
- Tumoren der weiblichen Brust oder
- Erkrankungen der Aorta (= Hauptschlagader)
um nur einige Ursachen zu nennen.
Einige dieser Erkrankungen verursachen ganz typische Beschwerden, andere Krankheiten äußern sich eher in allgemeinen Beschwerden. Einige Erkrankungen verursachen ausschließlich ein bestimmtes Symptom, andere wiederum sind mit Begleiterscheinungen verbunden.
Während seiner Ausbildung lernt der Arzt die verschiedenen Erkrankungen und ihre Symptome kennen, was ihm bei der Zuordnung der geklagten Beschwerden hilft. So weiß er z.B., daß nur Sekunden andauernde Stiche im Bereich der Herzgegend kaum Ausdruck eines Herzinfarktes sein können oder daß ein extrem starker „Vernichtungsschmerz“ wohl kaum auf einen eingeklemmten Nerven zu beziehen ist.
Er lernt auch, daß bestimmte Krankheiten nicht nur Hauptbeschwerden verursachen, sondern daß sie auch mit bestimmten Nebenbeschwerden verbunden sind. Und er lernt, daß es nicht nur „typische“, sondern auch „atypische“ Beschwerden gibt. Das Auftreten atypischer Beschwerden bedeutet dabei nicht, daß eine bestimmte Erkrankung nicht vorliegen kann, sondern nur, daß sie dennoch vorliegen könnte. Ich werde dies im Abschnitt über Brustschmerzen und Angina pectoris noch schildern.
Die Interpretation von Haupt-, Neben- und Begleitsymptomen führt nicht automatisch zu einer konkreten Diagnose, denn sonst wären weitere Untersuchung nicht nötig. Man arbeitet vielmehr mit Wahrscheinlichkeiten und versucht dann, den Verdacht, der sich ergibt, durch weitere Nachfragen und weitere Untersuchungen zu bestätigen oder auszuschließen.
All dies macht die Sache so schwierig. Es ist gerade die Anamnese und das Hinterfragen der geäußerten Beschwerden, die einen guten Arzt ausmacht. Wenn, wie ich das kennengelernt habe, aus jeder Anamnese die Anwendung des gesamten Untersuchungsspektrums eines Arztes, einer Klinik oder Fachabteilung resultiert läßt dies keine guten Rückschlüsse auf die Qualität des Arztes zu. Das gilt ebenfalls für denjenigen Fall, daß selbst dann, wenn nach Erhebung der Anamnese eine sehr unwahrscheinlichen Diagnose angenommen wird, dennoch aber alle möglichen weiteren Untersuchungen veranlaßt werden.
Ich möchte hier niemanden entmutigen und sagen, daß die Präzisierung der Hauptbeschwerden in der Anamnese sinnlos wäre, weil ja eine bestimmte Krankheit mit wenn auch minimaler Wahrscheinlichkeit dennoch vorliegen könnte und daß man gerade deshalb unbedingt weiter untersuchen muß. Aber eine richtig erhobene Anamnese ist der Wegweiser für das weitere Vorgehen: Welche weiteren Untersuchungen sollen mit welcher Fragestellung durchgeführt werden, um eine definitive Diagnose mit möglichst wenigen Untersuchungen und daher am schnellsten und einfachsten zu finden. Dies ist nicht nur eine Frage der Ökonomie, weil man mit vielen unnötigen Untersuchungen eine Menge Geld „verplempert“, sondern in vielen Fällen auch eine Frage der Risikominimierung, denn es gibt durchaus Untersuchungen (z.B. eine Herzkatheteruntersuchung), die ein (wenn auch kleines) Risiko für den Patienten bedeuten; dieses Risiko muß ein Patient in bestimmten Fällen auch eingehen, aber es sollte schon gerechtfertigt sein (gutes Nutzen-Risiko-Verhältnis).
Ganz davon abgesehen können die angeordneten Untersuchungen den Betroffenen auch verunsichern oder ängstigen. Stellen Sie sich einen Menschen vor, der sich mit den Symptomen eines gereizten Nerven mit Brustschmerzen vorstellt und der dann, um eine evtl. schwerwiegende Herzkrankheit auszuschließen, mit dem vollen kardiologischen Programm (d.i. EKG, Belastungs-EKG, Ultraschalluntersuchung des Herzens auch unter Belastung, Myokardszintigraphie, CT oder MRT und Herzkatheteruntersuchung) untersucht wird, obgleich eine schwerwiegende Erkrankung schon aufgrund von Anamnese und körperlicher Untersuchung unwahrscheinlich ist. welche Kosten hat man verursacht, welchen Risiken hat man den Patienten ausgesetzt und welche Sorgen und Ängste hat man ausgelöst?
Die sorgfältige Erhebung der Anamnese und das Ziehen konkreter und handfester Konsequenzen sind von elementarer Bedeutung.
Da Sie hier ein eBook lesen, das sich mit Erkrankungen des Herzens und des Kreislaufes beschäftigt, möchte ich aus der Vielzahl der möglichen Beschwerden nur einige herausgreifen:
- Brustbeschwerden
- Luftnot
- Herzklopfen
- Schwindel, Ohnmacht
- Leistungsschwäche und
- Wasseransammlungen in den Beinen.
Brustbeschwerden
Brustbeschwerden sind ein sehr vieldeutiges Symptom. Es kann sich um Schmerzen handeln, gemeint sein kann aber ebenfalls ein Druck an einer bestimmten Stelle am oder im Brustkorb bzw. Rücken, ein Enge- oder ein Druckgefühl oder „einfach“ das Gefühl, daß man ein Herz hat. Wie bei allen Beschwerden ist es notwendig, die Angabe des Patienten durch die folgenden Punkte zu präzisieren:
- Dauer: Stellen Sie die folgenden Fragen:
- Bestehen die Beschwerden im Moment?
- Wenn im Moment Beschwerden vorliegen:
- Wann haben sie begonnen, d.h. wie lange dauern sie im Moment schon an?
- Wie haben sie begonnen: Plötzlich oder allmählich?
- Wenn die Beschwerden nicht dauerhaft bestehen:
- Treten sie in Schüben auf und sind Sie zwischen den Schüben beschwerdefrei? Oder verlaufen sie in Phasen wechselnder Intensität und sind Sie daher zwischendurch nicht beschwerdefrei (Abb. 1)?
- Wann haben die Phasen bzw. Schübe begonnen?
- Wie oft treten sie auf?
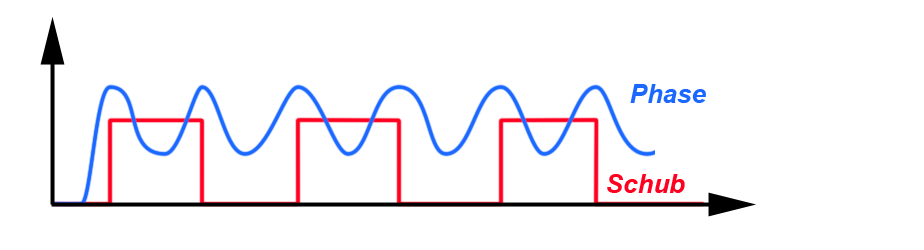 |
| Abb. 1 |
- Stärke: Die Stärke von Brustbeschwerden kann man nicht messen. Daher kann man eine Art Skala benutzen. Es gibt keine allgemein akzeptierten Empfehlungen über die Art dieser Skala. Ich selber habe eine 6-teilige benutzt, wobei die Stufe 1 als „soeben wahrnehmbar“ und Stufe 6 als „unerträglich“ benutzt wird.
- Art: Hier geht es um die Beschaffenheit der Beschwerden:
- Handelt es sich um einen Schmerz oder ein Druck- oder Engegefühl?
- Ist der Schmerz (oder der Druck!) spitz oder stumpf?
- Ort:
- Kann man die Beschwerden lokalisieren oder sind sie mehr diffus?
- Wenn ja: An welcher Stelle treten die Beschwerden auf?
- Treten sie immer an derselben Stelle auf oder wechseln sie den Ort?
- Strahlen die Beschwerden aus, z.B. in den rechten oder linken Arm, in den Hals, die Schulter oder den oberen Bauch?
Ich habe es mir angewöhnt, den Patienten zu bitten, bei der Verwendung dieser Skala die Stufe 3 nicht zu benutzen, weil diese mittlere Stufe oft verwendet wird, ohne daß dies etwas aufschlußreiches zu bedeuten hätte („Wie stark sind die Beschwerden auf einer 6-teiligen Skala mit Stufe 1 „soeben zu verspüren“ und Stufe 6 „unerträglich“? Stufe 3 gilt nicht!“)
- Bei welcher Gelegenheit treten die Beschwerden auf (z.B. bei Belastungen, bei bestimmten Bewegungen, beim oder nach dem Essen usw.). Beachten Sie, daß es einen Unterschied ausmacht, ob z.B. Brustschmerzen bei bestimmten Bewegungen oder bei Belastung auftreten!)?
- Kann das Auftreten der Beschwerden ausgelöst werden und durch was oder treten sie spontan, d.h. ohne auslösende Ursache auf?
- Welches Verhalten bessert die Beschwerden (z.B. Unterbrechung der Belastung oder Vermeidung einer bestimmten Bewegung)?
- Begleitbeschwerden: Hiermit ist gemeint, ob es neben den Hauptbeschwerden, die jemand schildert, noch begleitende (oder Nebenbeschwerden) gibt. Solche Begleitbeschwerden können für die richtige Zuordnung der Hauptbeschwerden von großer Bedeutung sein. So können z.B. mehrstündige Schmerzen in der linken Brustseite mit Atemnot, Todesangst oder Schwindel/Ohnmacht das Anzeichen für einen Herzinfarkt sein, ähnliche heftige Schmerzen in der linken Brustseite, die aber ohne Luftnot oder Schwindel/Ohnmacht, dafür aber mit einem Brennen oder Kribbeln im Verlauf einer oder mehrerer Rippen auftreten eher auf ein Wirbelsäulenproblem oder eine Zoster-Infektion deuten.
- In diesem Zusammenhang kann es auch wichtig sein, Negativ- oder Allgemeinbeschwerden zu erfragen, also z.B. ob Schmerzen tatsächlich ohne Ausstrahlung an andere Orte oder ob sie tatsächlich ohne Angst, Schwindel oder Übelkeit auftreten.
Für den Kardiologen gibt es unter den Brustbeschwerden eine Symptomatik, die besonders wichtig ist und die bei ihm in der Regel alle Alarmglocken läuten läßt:
Angina pectoris
Dabei handelt es sich um ein Symptom, das durch den Sauerstoffmangel des Herzmuskels infolge einer verengten oder sogar verschlossenen Herzkranzarterie verursacht wird. Die Befürchtung bei der Feststellung von Angina pectoris ist, daß entweder ein frischer Herzinfarkt vorliegt, der unverzüglich (mittels Herzkatheter) behandelt werden muß, daß ein schon älterer Infarkt besteht, der ebenfalls weiter abgeklärt und behandelt werden muß oder daß es sich um die Vorstufe eines Infarktes handelt, der unbedingt abgewendet werden muß.
Gerade das Hinterfragen von Brustschmerzen ist, obwohl es eigentlich nicht allzu kompliziert ist, für den Arzt dennoch schwierig, weil er immer die Möglichkeit im Hinterkopf hat, daß es sich um etwas möglicherweise Bedrohliches und Gefährliches handelt, denn es ist bekannt, daß das Fehlen typischer Beschwerden eine koronare Herzerkrankung (inkl. des akuten Herzinfarktes) nicht ausschließt. In dieser Situation haben daher viele nicht den Mut zu sagen, daß es sich bei den nur kurz anhaltenden und willkürlich auftretenden Stichen in der Herzgegend zwar (theoretisch) auch um den Ausdruck einer Erkrankung der Herzkranzgefäße handeln könnte, daß diese Möglichkeit aber zunächst sehr sehr unwahrscheinlich ist. Diese Ärzte führen dann trotzdem ziemlich schnell eine Herzkatheteruntersuchung durch, um den unwahrscheinlichen Fall einer Herzkranzgefäßverengung sicher auszuschließen, bei der man dann (erwartungsgemäß) praktisch nie die befürchtete Diagnose findet. Bis dahin sind die Patienten verängstigt worden, sie wurden dem (nicht zu vernachlässigenden) Risiko einer Herzkatheteruntersuchung ausgesetzt, die weitere Diagnostik wurde verzögert und es sind nicht unerhebliche Kosten entstanden. Schwierig ist die anamnestische Feststellung von Angina pectoris zudem deshalb, weil es eine „typische“ und eine „untypische“ Angina gibt.
Typische Angina
Die typische Angina beinhaltet die folgenden Merkmale
- Art des Schmerzes

Abb. 2 - Druck in der Herzgegend, Schwere- oder Engegefühl in der Brust
- Drückender, dumpfer Schmerz (die Patienten drücken dies oft dadurch aus, daß sie die geschlossene Faust vor das Herz halten (Abb. 2)
- Luftnot mit Einengungsgefühl im Hals oder hinter dem Brustbein („so als ob es einem die Luft abschnürt“)
- Langsames An- und Abschwellen des Schmerzes (kein plötzlicher Beginn und kein abruptes Ende)
- Ort des Schmerzes
- Über dem Brustbein oder in seiner Nähe
- An jeder Stelle zwischen der Mitte des Oberbauches und dem Hals
- Gelegentlich in linker Schulter oder linkem Arm
- Im linken Schulterblatt oder über dem linken Schulterblatt
- Unterkiefer
- Nackenbereich
- Dauer des Schmerzes:
- Minutenlang im Zusammenhang mit dem Auslösemechanismus, nicht länger als 20 Minuten
- Meistens kürzer als 1 Minute, sofern die auslösende Tätigkeit oder Situation nicht beendet wurde
- Auslösende Ursachen
- Körperliche Belastungen
- Arbeiten, bei denen mit den Armen über dem Kopf gearbeitet wird
- Kälte
- Gehen gegen Wind
- Gehen nach großen Mahlzeiten
- Aufregungen, Streß, Ärger
- Geschlechtsverkehr
- Nachlassen des Schmerzes innerhalb von 45 Sekunden bis 5 Minuten nach Einnahme Nitro-haltiger Medikamente (z.B. Nitrolingual-Spray®)
- Ausstrahlung des Schmerzes (Abb. 3)
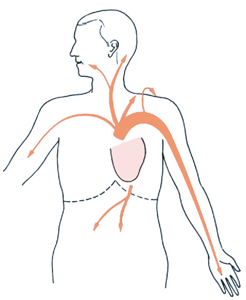
Abb. 3 - Innenseite des linken Armes
- Linke Schulter
- Unterkiefer
- Gelegentlich rechter Arm
- Schwere der typischen Angina:
Sie wird nach einer Klassifikation der Kanadischen Herzgesellschaft (CCS) in 4 Klassen eingeteilt:
- Grad 0: Keine Beschwerden
- Grad 1: Beschwerden nur bei schwerer körperlicher Belastung
- Grad 2: Beschwerden bereits bei mittelschwerer körperlicher Belastung, d.h. es besteht eine leichte Einschränkung bei alltäglichen Tätigkeiten
- Grad 3: Beschwerden schon bei leichter körperlicher Belastung, d.h. es besteht eine deutliche Einschränkung der alltäglichen Aktivität
- Grad 4: Beschwerden bereits in Ruhe
Neben dieser typischen gibt es die
Untypische Angina pectoris
Dies kann sich sowohl auf die Art der Schmerzen als auch auf den auslösenden Mechanismus beziehen. Beispielsweise können atypische Angina-Beschwerden scharf und stechend sein, die schmerzauslösenden Ursachen können in ungewöhnlichen Situationen, etwa bestimmten Körperhaltungen bestehen, der Schmerz kann ausschließlich nachts auftreten oder er tritt während einer körperlichen Anstrengung auf, verschwindet dann aber bei Fortsetzung der Belastung.
Dies gilt besonders bei Frauen, deren Angina oft „untypisch“ ist:
Bei ihnen müssen die Brustschmerzen nicht immer drückend sein, sondern sind oft stechend. Zudem zeigt sich die koronare Herzkrankheit bei Frauen oft nicht in Gestalt von (typischer oder atypischer) Angina pectoris, sondern mit Müdigkeit, Hinfälligkeit und allgemeine Schwäche. Man spricht in diesen Fällen nicht von Angina pectoris, denn diese Bezeichnung ist dem oben beschriebenen typischen Schmerz vorbehalten, sondern bezeichnet sie als „Angina-pectoris-verdächtig“.
Die Feststellung einer koronaren Herzkrankheit bei Menschen mit atypischer Angina und bei Frauen stellt für Ärzte eine große Herausforderung dar, die viel Gefühl und Erfahrung seitens des Arztes und oftmals viele technische Untersuchungen erfordert, bis „die Diagnose steht“. Die oft untypischen Beschwerden der koronaren Herzkrankheit ohne die typische Angina pectoris ist aber auch einer der Gründe dafür, warum diese Krankheit von vielen Betroffenen selbst (auch von Frauen) oft nicht wahr- oder ernst genommen wird.
In diesem Zusammenhang möchte ich auch auf die Bezeichnung „Angina-Äquivalent“ hinweisen:
Gemeint sind damit Beschwerden, bei denen es sich nicht um typische oder atypische Angina handelt, die aber dennoch als Ausdruck einer Verengung von Herzkranzgefäßen (= Koronare Herzkrankheit (KHK)) anzusehen sind. Meistens wird Luftnot als ein solches Angina-Äquivalent angesehen. Der Hintergrund dieser Überlegungen ist folgender:
Gerät Herzmuskel unter Sauerstoffmangel schränkt er seine Fähigkeit ein, sich zusammenzuziehen. Hieraus resultiert dann eine Pumpschwäche des Herzens, die zur Blutstauung in der Lunge und damit zu Luftnot führt. Wenn nur ein sehr geringer Anteil des Herzmuskels unter Belastung vermindert mit Blut und Sauerstoff versorgt wird dürfte diese kleine Menge aber nicht zu einer Einschränkung der Pumpfunktion der Herzkammer und damit zu Luftnot führen. Daraus folgt, daß Luftnot auf eine Verengung großer und kaliberstarker Herzkranzgefäße zu beziehen sein muß und daß die Verengung kleiner Gefäße kaum Luftnot verursachen dürfte. Auf der anderen Seite kommt es, in Bezug auf die Reihenfolge der Beschwerden, beim Sauerstoffmangel des Herzmuskels zuerst zu einer Einschränkung seiner Pumpkraft und damit zum Auftreten von Luftnot und erst danach zum Auftreten typischer oder atypischer Angina. Das bedeutet, daß Luftnot bei Belastung sehr wohl Ausdruck einer Durchblutungsstörung des Herzmuskels sein kann, die deshalb keine Angina verursacht, weil der Betroffene mit Einsetzen der Luftnot seine körperliche Belastung unterbricht und sich die Durchblutung des Herzens dadurch automatisch verbessert.
Luftnot ohne Angina kann also durchaus als Angina-Äquivalent angesehen werden. In einer solchen Situation kann es sehr schwer sein, die weitere Diagnostik zu gestalten. Oft werden weitere Untersuchungen wie z.B. bestimmte Laboruntersuchungen oder Ultraschalluntersuchungen des Herzens (Echokardiographie) notwendig sein, um die Luftnot unter Belastung tatsächlich als Angina-Äquivalent zu bestätigen und eine Streß-Echokardiographie (siehe Kapitel „Echokardiographie“) oder Myokardszintigraphie (siehe spezielles Kapitel dieser eBook-Reihe) zu veranlassen. In vielen Fällen, die ich selber habe beobachten müssen, wurde aber allein aufgrund der angegebenen Luftnot unter der Verdachtsdiagnose einer koronaren Herzkrankheit eine Herzkatheteruntersuchung durchgeführt (die in vielen Fällen unauffällige Ergebnisse brachte).
Dies zeigt um so deutlicher, wie wichtig eine gut erhobene Anamnese ist. Auch Luftnot als Angina-Äquivalent muß hinsichtlich ihrer Schwere bewertet werden. Man benutzt hierzu aber nicht die oben erwähnte Einteilung nach der Kanadischen Herzgesellschaft, sondern die hieran angelehnte Abstufung der New York Heart Association (NYHA), die im nächsten Abschnitt für die Luftnot beschrieben wird.
Luftnot (= Dyspnoe)
Auch dieses Symptom ist schwer zu hinterfragen, denn es gibt verschiedene Formen von empfundener Luftnot:
Patienten klagen hierüber wenn sie die Atmung als Anstrengung empfinden. Dies muß aber nicht unbedingt das Anzeichen einer Erkrankung des Herzens oder Lunge sein, sondern kann ebenso durch Verengungen der Luftröhre oder des Rachens etwa durch das Verschlucken oder das Einatmen von Fremdkörpern oder durch bestimmte Erkrankungen des Gehirns (z.B. bei einer Arteriosklerose der Hirngefäße) verursacht werden. Auch psychische Ursachen sind möglich, etwa beim Hyperventilationssyndrom, bei dem die Vertiefung der Atmung als Anstrengung empfunden wird, sodaß die Betroffenen über Luftnot klagen.
Und denken Sie daran, daß sich auch eine Blutarmut oder eine Störung des Stoffwechsels mit Luftnot äußern kann. Und es ist nicht selten, daß auch „normale“ Luftnot als krankhaft empfunden wird, denken Sie daran, wie es Ihnen selber beim Zieleinlauf nach 100 m-Lauf bei den Bundesjugendspielen ging. Oder was sie empfinden, wenn Sie mit 2 schweren Einkaufstaschen in der Hand im Laufschritt auf der Treppe in den 3. Stock gehen. Wenn Sie ein junger trainierter Marathonläufer sind wird diese Art von Luftnot wahrscheinlich tatsächlich krankhaft sein, aber als wenig trainierter Mensch werden Sie bei solchen Anstrengungen Luftnot empfinden, die aber nicht krankhaft ist.
Gerade wenn ein Patient über Luftnot klagt ist das Hinterfragen seiner Symptomatik schwierig, aber besonders wichtig: Wenn Ihnen jemand gegenüber sitzt und über Luftnot bei schon kleinsten Anstrengungen berichtet, dies aber wortgewaltig und in langem Redeschwall tut sind Zweifel am Ausmaß seiner empfundenen Luftnot angebracht.
Um das Ausmaß von Luftnot zu präzisieren kann es hilfreich sein, den Patienten zu beobachten, wenn Sie den Patienten nach seinem Aufruf beobachten, wie er aus dem Wartezimmer in den Behandlungsraum geht (ohne Probleme oder mit erkennbaren Schwierigkeiten?). Es hilft auch, zu beobachten, ob Luftnot beim An- und Auskleiden zu Untersuchungen auftritt.
Es ist sehr hilfreich, wenn man das Ausmaß der Luftnot dadurch zu präzisieren versucht, indem man den Betroffenen nach der Zahl der Treppenabsätze oder Stockwerke fragt, die er ohne Schwierigkeiten steigen kann. Fragen Sie den Patienten (wenn z.B. Ihre Praxis im 1. oder 2. Stock liegt) daher, ob er auf der Treppe hat stehenbleiben müssen oder wie oft er auf dem Weg von der Eingangstür der Praxis bzw. Krankenhauses eine Pause machen mußte.
Diese Fragen haben nichts mit Mißtrauen zu tun und sollten auch nicht in dieser Richtung formuliert werden; sie dienen ausschließlich dazu, sich ein möglichst objektives Bild vom Ausmaß seiner Beschwerden zu machen. Wenn ein Patient über Luftnot klagt sind 2 zusätzliche Informationen hilfreich:
- Tritt die Luftnot auf, wenn Sie mit flachem Oberkörper auf dem Rückenliegen (= Orthopnoe) oder ist flaches Liegen ohne Probleme möglich („Können Sie nachts flach liegen oder benötigen Sie Kissen unter dem Kopf oder müssen Sie vielleicht sogar im Sitzen schlafen, um Luft zu bekommen?“.
Wenn jemand sagt, daß er Kissen unter dem Kopf haben muß müssen Sie unbedingt danach fragen, ob dies wegen ansonsten auftretender Luftnot nötig ist oder ob es einfach angenehmer und bequemer ist, mit erhöhtem Kopf bzw. Oberkörper zu schlafen.
Das Vorliegen von Orthopnoe muß unbedingt erfragt werden, weil es einen möglichen Hinweis auf eine Herzschwäche darstellt.
- Auch die Notwendigkeit zum nächtlichen Wasserlassen (= Nykturie) kann ein Zeichen für eine Herzschwäche sein. Auch hierbei müssen Sie allerdings bedenken, daß ältere Männer mit einer vergrößerten Prostata nachts zum Wasserlassen aufstehen müssen, ohne daß dies Ausdruck einer Herzschwäche wäre. Hilfreich kann es hier sein, wenn Sie nach der Menge des nächtlich gelassenen Urins fragen: Bei Herzschwäche wird viel Urin ausgeschieden, bei einer Prostatavergrößerung nur eher wenig.
Und auch bei Frauen ist Nykturie nicht unbedingt ein Zeichen für eine Herzschwäche, denn hier können eine Blasenschwäche oder eine gynäkologische Erkrankung ursächlich sein.
Ebenso wie bei der Angina pectoris teilt man die Schwere der Luftnot in 4 Klassen ein, die von der New York Heart Association (NYHA) entwickelt wurden und mittlerweile überall auf der Welt eingesetzt werden:
- NYHA 1: Keine Einschränkung der Belastbarkeit. Vollständiges Fehlen von Luftnot bei Belastunge
- NYHA 2: Leichte Einschränkung der Belastbarkeit. Beschwerdefreiheit in Ruhe und bei leichter Anstrengung, Auftreten von Luftnot bei stärkerer Belastung
- NYHA 3: Starke Einschränkung der Belastbarkeit. Beschwerdefreiheit in Ruhe, Auftreten von Luftnot bereits bei leichter Belastung
- NYHA 4: Andauernde, durchgehende Luftnot auch in Ruhe.
Herzklopfen
Auch Herzklopfen ist ein Symptom, das hinterfragt und präzisiert werden muß, weil nicht jedermann dasselbe darunter versteht:
Mit Herzklopfen werden bezeichnet: Das „normale“ Herzklopfen, das bei körperlichen Anstrengungen, Belastungen, Stress und z.B. Angst jedermann verspürt. Es kann aber auch das Rasen des Herzens ohne auslösende Ursache oder Unregelmäßigkeiten in Abfolge der Herzschläge („Herzstolpern“) gemeint sein. Es ist zudem wichtig zu erfragen,
- ob es auslösende Ursachen oder Verhaltensweisen gibt ob das Herzklopfen regelmäßig oder völlig unberechenbar auftritt
- ob es anfallsweise über einen bestimmten Zeitraum auftritt („Herzjagen über 1 - 2 Minuten“) und wie lange diese Anfälle dauern
- wie die Anfälle beginnen und enden (Beginn bzw. Ende allmählich oder abrupt und schlagartig)
- ob während der Anfälle bestimmte zusätzliche Beschwerden (z.B. Schwindel oder Ohnmacht) auftreten und
- ob man nach dem Abklingen des Anfalls vermehrt Wasser lassen muß (was auf eine bestimmte Form von Herzrasen deutet).
Wichtig ist auch die Frage, wie lange die Beschwerden schon auftreten und ob bislang schon Untersuchungen bei Ärzten oder in Krankenhäusern (z.B. Langzeit-EKG) stattgefunden haben und welche Ergebnisse diese Untersuchungen hatten.
Schwierig wird es dann, wenn der Patient Ihnen Aufzeichnungen einer Pulsuhr oder seiner smartWatch zeigt. Dabei kann es sein, daß er sich selber für einen Hypochonder oder Simulanten hält, weil er Herzklopfen verspürt, die smartWatch aber keine Unregelmäßigkeiten des Herzschlages aufgezeichnet hat. Dies ist nicht verwunderlich, denn die EKG-Aufzeichnung einer smartWatch muß erst manuell gestartet werden und dann benötigt z.B. die iWatch von Apple 30 Sekunden, um das EKG zu schreiben. In solchen Fällen sind Stolperschläge des Herzens längst wieder verschwunden, bevor sie überhaupt aufgezeichnet werden konnten (mit Vorhofflimmern ist dies etwas anderes). Erklären Sie dem Patienten die technischen Zusammenhänge und führen Sie nachfolgend ggfs. ein Langzeit-EKG durch.
Und schwierig wird es auch dann, wenn der Patient Ihnen die Aufzeichnung einer Pulsuhr oder smartWatch zeigt, die (entweder mit oder mit nur leichten Beschwerden während eines Langlaufs) Pulsfrequenzen von 200/min oder mehr zeigt. Solche extremen Herzfrequenzen sind bei gesunden Menschen nicht möglich und meistens auf technische Probleme bei der Anwendung der Geräte (z.B. schlechter Hautkontakt durch starkes Schwitzen beim Laufen) verursacht. Daß tatsächlich eine solch hohe Herzfrequenz gemessen wurde kann durchaus real sein, aber solche Herzbeschleunigungen verursachen in aller Regel immer Begleitsymptome wie Schwindel oder gar Ohnmacht. Also: Auch bei der Angabe von Herzklopfen als Hauptsymptom muß immer genau nachgefragt werden, was denn mit Herzklopfen gemeint ist und wie genau es empfunden wird.
Schwindel, Ohnmacht
Auch unter dem Begriff Schwindel verstehen die Menschen verschiedene Beschwerden:
Gleichgewichtsstörungen mit dem Gefühl, den Boden unter den Füßen zu verlieren, das Empfinden, das sich alles um einen dreht, daß man das Gefühl hat, in einem Fahrstuhl zu stehen, mit dem man gehoben oder gesenkt wird, daß man schwankt, als wäre man betrunken, daß man sich unsicher bewegt, benommen ist oder daß einem „Schwarz vor Augen“ wird.
Schwindel kann mit Schwitzen, Übelkeit und Erbrechen verbunden sein, er kann als wiederholter Anfall oder andauern bestehen.
Ursache für Schwindel gibt es viele:
Funktionsstörungen des Herzens und Kreislaufs, Erkrankungen des Gehirns, der Nerven und des Gleichgewichtssinnesorgans im Innenohr.
Es gibt keinen Schwindel, der eindeutig auf die Störung oder Erkrankung eines bestimmten Organs oder Organsystems hindeuten würde, aber:
- Ein kurz andauerndes Gefühl der Benommenheit, Unsicherheit und das Gefühl des „Schwarzwerdens vor den Augen“ deutet oft auf eine Problematik des Herzens (zu langsamer oder zu schneller Herzschlag) bzw. des Kreislaufs (zu hoher oder zu niedriger Blutdruck) hin. Man muß in diesen Situationen nachfragen, ob ein erhöhter Blutdruck bekannt und evtl. medikamentös (welche?) behandelt wird, ob man zu niedrigem Blutdruck neigt oder ob Auffälligkeiten im Herzschlag bemerkt worden sind.
- Ebenfalls muß man nachfragen, ob es Situationen gibt, die den Schwindel auslösen können (z.B. starke Drehung des Kopfes, bei Männern beim Rasieren, Schwindel beim Aufstehen aus dem Liegen oder Sitzen).
- Drehschwindel („alles dreht sich“), Liftschwindel („ es fühlt sich an wie im Fahrstuhl wenn er auf- oder absteigt“) oder Schwankschwindel („ich schwanke beim Gehen so als wäre ich betrunken“) hingegen deuten in der Regel auf andere Ursachen als Herz oder Kreislauf hin, vor allem, wenn sie mit Übelkeit und/oder Erbrechen verbunden sind.
Mit einer Ohnmacht ist es dasselbe:
Man muß nachfragen, denn auch hier gibt es verschiedene Formen des Empfindens und Ursachen.
Der Begriff „Ohnmacht“ drückt ganz allgemein eine Bewußt- oder Besinnungslosigkeit aus, die u.U. mehrere Minuten andauern kann, während man mit der Begriff „Synkope“ eine nur Sekunden andauernde Bewußtlosigkeit bezeichnet.
Synkopen sind in der Regel Ausdruck
- einer Erkrankung des autonomen Nervensystems (vasovagale Synkope), bei der sich infolge einer Fehlregulation des Nervensystems die Gefäße plötzlich erweitern, sodaß zu wenig Blut ins Gehirn gelangt
- eines zu stark abfallenden Blutdrucks beim schnellen Aufstehen aus dem Liegen oder Sitzen (orthostatische Synkope)
- einer Herzerkrankung mit Herzrhythmusstörungen oder bei schweren Herzfehlern (kardiale Synkope), die zu einer verminderten Versorgung des Gehirns mit Sauerstoff führen oder
- bestimmter Gefäßerkrankungen, die zu einer verminderten Durchblutung des Gehirns führen (zerebrovaskuläre Synkope).
Länger andauernde Ohnmachts- oder Kollapszustände auf der anderen Seite können verursacht werden durch
- einen Schlaganfall oder durch Gefäßerkrankungen, die zu Durchblutungsstörungen des Gehirns führen
- Entgleisungen des Blutzuckers bei der Zuckerkrankheit
- die verschiedenen Formen der Epilepsie, wobei hier nicht nur die typischen Krampfanfälle, sondern (bei der sog. „kleinen Epilepsie“) auch Zustände der geistigen Abwesenheit gemeint sind. Bei der „kleinen Epilepsie“ sind die Betroffenen dann während alltäglicher Handlungen für einige Sekunden nicht mehr ansprechbar und sie reagieren nicht, wenn man sie anspricht. Ihr Blick ist oft starr, die Augäpfel oft verdreht.
Auch bestimmte Medikamente sind mögliche Ursachen einer Ohnmacht und Synkope. Dazu gehören Medikamente gegen die Bluthochdruckerkrankung, gegen Depressionen oder Herzrhythmusstörungen.
Und schließlich können Ohnmachten und Synkopen auch psychisch bedingt sein, z.B. wenn die Betroffenen psychisch überfordert sind. oder mit schweren seelischen Problemen konfrontiert werden.
Im Gegensatz zu einer Synkope dauert diese „Pseudosynkope“ oft mehrere Minuten lang an (Synkope: Dauer nur Sekunden) und die Betroffenen fallen meistens mit geöffneten Augen um (Synkope: Umfallen meistens mit geschlossenen Augen).
Das Wesen einer Ohnmacht bzw. Synkope ist die Bewußtlosigkeit, d.h. daß sich der Betroffene nicht an sein Befinden, evtl. Begleitsymptome, sein Aussehen oder die Dauer des Anfalls erinnern kann. In diesen Fällen ist es von großer Bedeutung, Menschen zu befragen, die den Anfall gesehen haben und die direkt dabei waren:
- Wie lange hat der Anfall gedauert?
- Hat der Betroffene regungslos gelegen, hat er sich bewegt oder hat er Krampfanfälle gehabt?
- War er blaß oder hatte er eine normale Hautfarbe?
- Waren die Augen offen oder geschlossen?
- Hat er auf äußere Ansprache reagiert oder lag er wie vom Blitz getroffen regungslos auf dem Boden und sah aus wie tot?
- Hat er Urin unter sich gelassen?
- Hatte er Schaum vor dem Mund?
Wichtig ist es auch, den Betroffenen zu befragen, ob er sich bei seinem Ohnmachtsanfall verletzt hat oder nicht:
Bei Synkopen liegen solche Verletzungen meistens vor (Platz-, Schürfwunde, Prellungen, bei Ohnmachtsanfällen sind äußere Verletzungen eher selten.
Und wichtig ist auch, den Betroffenen danach zu befragen, ob er vor dem Anfalls etwas verspürt hat, z.B. Herzklopfen, farbige Ringe vor den Augen und wie es ihm nach dem Anfall ging, also z.B. ob er langsam wieder „zu sich kam“ oder die Ohnmacht wie mit einem umgelegten Schalter plötzlich endete.
Leistungsschwäche
Im Wesentlichen sind es 2 Dinge, die Patienten mit dieser Beschwerde meinen können:
Ein Nachlassen der körperlichen Belastbarkeit und das Empfinden, daß sie weniger belastbar sind als sie dies von sich erwarten würden.
- Nachlassende körperliche Belastbarkeit: Es sind in der Regel körperlich aktive Menschen, die darüber berichten, daß sie vor 6 Monaten noch 3 Etg. Treppe steigen können, nun aber schon auf der Hälfte der Strecke stehenbleiben müßten.
Diese Symptomatik ist möglicherweise Ausdruck einer Funktionsstörung des Herzens und des Kreislauf, etwa indem sich im Verlauf dieser Zeit ein Herzklappenfehler neu entwickelt hat, sich eine bereits bekannte Herzerkrankung verschlechtert hat oder daß es zu einer Durchblutungsstörung des Herzens bekommen sein könnte. Diese Symptomatik ist ernst zu nehmen und sollte Anlaß für weitere Untersuchungen sein.
Um diese Art der Leistungsschwäche zu hinterfragen sind die Fragen hilfreich,
- seit wann der Patient die Verschlechterung der Leistungsfähigkeit beobachtet,
- ob sie sich schleichend entwickelt hat, ob man eines Morgens aufgewacht ist und von diesem Tag an plötzlich nicht mehr so viele Treppen steigen konnte wie am Tag zuvor,
- woran man die nachlassende Belastbarkeit bemerkt, also ob man z.B. durch Luftnot oder Brustschmerzen an der Fortsetzung der Belastung gehindert wird oder ob die Muskeln einfach schwächer geworden sind und man den Verlust von Muskelkraft bemerkt und
- wie stark sich die Leistungsschwäche verändert hat („Wieviele Etagen Treppe konnten Sie vor ½ Jahr noch ohne Pause steigen und wieviele sind es jetzt?“).
- Körperliche Belastbarkeit geringer als gewünscht oder erwartet: Diese Symptomatik ist schwer einzuschätzen, denn die Menschen haben verschiedene Auffassungen darüber, wieviel sie eigentlich leisten müßten und wieviel sie wirklich leisten können. Nicht selten wird dabei angegeben, daß gleichaltrige Arbeitskollegen oder Mitschüler viel ausdauernder joggen könnten als man selber.
Dies wirft dann immer die Frage auf, wie stark belastbar ein Mensch in einem bestimmten Alter denn normalerweise sein müßte. Tabellen, aus denen man die normale Belastbarkeit eines Menschen ablesen kann gibt es nur für bestimmte Belastungs-Untersuchungen (z.B. für ein Belastungs-EKG). Es gibt also keine Möglichkeit, allein aus der Anamnese zu schließen, ob tatsächlich eine eingeschränkte Belastbarkeit vorliegt oder ob der Patient sich „nur“ als eingeschränkt belastbar empfindet.
Zudem ist diese Frage u.a. abhängig von der Konstitution eines Menschen und seines Trainingszustandes. Das Hinterfragen dieser Problematik ist schwierig und zeitraubend. So muß man z.B. nachfragen, welche Belastbarkeit er sich denn wünschen würde oder ob er ein körperlich aktiver und vielleicht trainierter Mensch oder doch eher inaktiv ist. wie gesagt: Es ist schwierig und zeitraubend. Dennoch sollte man versuchen, das Ausmaß der Einschränkung der körperlichen Belastbarkeit genauer zu erfragen und dies mit seiner eigenen Erfahrung und mit Einfühlungsgefühl zu vergleichen, bevor man zu umfangreichen Untersuchungen greift, um eine evtl. Leistungsschwäche objektiv festzustellen.
- Und schließlich wird auch ein „Sich-schwach-fühlen“ als Leistungsschwäche empfunden oder ein fehlender Antrieb für die Ausführung einer ermüdenden Belastung. Solche Beschwerden weisen eher auf eine psychische Ursache im Sinne einer Depression hin, wobei es aber (speziell für den Kardiologen) sehr schwer ist, dies mit dem Betroffenen empathisch zu besprechen.
Wasser in den Beinen
Viele Patienten geben als Hauptbeschwerde an, daß sie „dicke Beine“ hätten. Wenn dies tatsächlich der Fall ist wird man es bei der anschließenden körperlichen Untersuchung sofort feststellen und dabei klären können, ob es sich um Wasseransammlungen oder um etwas anderes (z.B. Fett oder ein Lymphödem) handelt. Schwieriger wird es, wenn der Patient sagt, daß er im Moment der Vorstellung bei Ihnen keine dicken Beine habe, sondern daß dies nur z.B. abends oder am Wochenende bemerken würde. Fragen Sie nach: „Treten die Wasseransammlungen eher abends auf oder wachen Sie schon morgens damit auf?“ (morgendliche Wasseransammlungen sprechen eher für eine Nierenschwäche), „Haben Sie festgestellt, daß Sie Krampfadern haben?“ oder „Scheiden Sie das Wasser in den Beinen nachts mit dem Urin aus, d.h. müssen Sie nachts vermehrt zum Wasserlassen aufstehen?“.
Neben dem Erfragen der Hauptbeschwerden besteht eine komplette Anamnese noch aus weiteren Elementen:
Bisheriger Krankheitsverlauf
Dieser Punkt zielt darauf ab, den Verlauf der eingangs beschriebenen Hauptbeschwerden und evtl. bereits zuvor durchgeführte Untersuchungen bzw. Behandlungen zu erfassen.
- Wichtig ist die Frage, ob sich die Art der Beschwerden und/oder die Intervalle ihres Auftretens im Verlaufe der Zeit verändert haben: „Waren die Beschwerden, über die Sie jetzt berichtet haben, am Anfang ebenso oder waren sie zu Beginn anders als jetzt?“.
- Wichtig ist in diesem Zusammenhang auch, nach evtl. früheren Untersuchungen oder Behandlungen der Beschwerden zu fragen. Wenn jemand beispielsweise darüber berichtet, daß er vor 2 Jahren schon einmal heftige Brustbeschwerden gehabt habe und daß damals im Krankenhaus eine Verengung der Herzkranzgefäße festgestellt wurde dann läßt das Wörtchen „schon“ vermuten, daß der Patienten dies genannten Beschwerden schon einmal gehabt hat und daß er eine erneute Verengung der Gefäße befürchtet und annimmt.
So verrückt es klingen mag:
Fragen Sie explizit und konkret nach vorherigen Untersuchungen und Behandlungen:
Bei Bauchschmerzen z.B.: „Ist denn schon einmal ein Ultraschall, eine Magen- oder Darmspiegelung durchgeführt worden und was ist dabei herausgekommen?“.
Oder: Bei Brustbeschwerden: „Wurde schon einmal eine Herzkatheteruntersuchung durchgeführt und was ist dabei herausgekommen?“.
Und auch, wenn der Patient dies nicht von sich aus erwähnt: „Ist bei Ihnen schon einmal ein Stent gesetzt worden? Sind Sie schon einmal am Herzen operiert worden?“.
Die Patienten unterschlagen die Erwähnung solcher Dinge nicht etwa deshalb, weil sie Sie täuschen oder „hereinlegen“ wollen, sondern weil es für sie Selbstverständlichkeiten ihres Lebens sind und sie in der Aufregung der jetzigen Untersuchung vergessen, es zu erwähnen.
Eigenanamnese mit Pflichtfragen
Hier geht es darum, nach früheren Krankheit und Behandlungen zu fragen, auch wenn es scheint, daß sie mit den jetzigen Beschwerden zunächst wenig zu tun haben. Fragen Sie nach
- besonderen Kinderkrankheiten
- Krankenhausaufenthalten
- früheren schwereren Verletzungen oder Verwundungen
- Gelenkrheuma und rheumatischem Fieber
- Corona- und Influenza-Infektionen
- Lungenkrankheiten
- Magen-Darm- oder Gallenblasen-Erkrankungen
- früherer Gelbsucht
- Nierenkrankheiten
- Thrombosen und Embolien
- Zucker- und Hochdruckkrankheit
- evtl. bisherige Schwangerschaften und deren Verlauf
- Allergien und
- bösartigen Krankheiten.
Bei Kindern und Jugendlichen sollte man auch danach fragen, ob es Einschränkungen beim Schulsport gab und ob vielleicht früher einmal „bewußtseinsverändernde Substanzen“ eingenommen wurden.
Diese Fragen sind wichtig, weil der Betroffene oft keinen Zusammenhang seiner jetzigen Beschwerden mit evtl. Vorkrankheiten sieht. Bei jeder Anamnese durch den Hausarzt, aber auch bei Vorstellungen beim Facharzt und Kardiologen sollten routinemäßig bestimmte Pflichtfragen gestellt werden:
- Ist das Körpergewicht stabil oder hat es sich in letzter Zeit verändert?
- Wie ist der Appetit?
- Wieviel trinken Sie am Tag? Haben Sie verstärkten Durst?
- Schlafen Sie gut? („Ich habe seit Wochen kein Auge zugetan“ ist Ausdruck von Schlafstörungen, Schlaflosigkeit über Wochen ist eigentlich kaum möglich, schlechter Schlaf, bei dem man immer wieder aufwacht (warum wacht man auf?) hingegen schon.)
- Wie oft am Tag haben Sie Stuhlgang? Sieht der Stuhl normal aus oder bemerken Sie Schleim- oder Blutauflagerungen? Haben Sie Schmerzen beim Stuhlgang?
- Wie oft müssen Sie Wasser lassen? Müssen Sie deshalb nachts aufstehen?
- Haben Sie Husten? Haben Sie Auswurf? Wie sieht der Auswurf aus?
- Schwitzen Sie nachts?
- Bei Frauen: Haben Sie Menstruationsstörungen oder kommt die Regel immer regelmäßig?
Wie gesagt: Es ist für einen Facharzt (z.B. einen Kardiologen) oft schwer, den Sinn solcher Fragen einzusehen und meistens werden sie auch garnicht erst gestellt. Aber oft können Sie die Informationen, die Sie durch diese Pflichtfragen erfahren im weiteren Verlauf der Untersuchungen bis zum Stellen der Diagnose helfen.
Gewohnheiten und Medikamente
Das Erfragen der Medikamente, die gerade eingenommen werden gibt oft Hinweise auf Erkrankungen, die bei der früheren Anamnese möglicherweise nicht erwähnt worden sind. Wenn man z.B. hört, daß der Patienten Zucker-, Hochdruckmedikamente oder spezielle Medikamente zur Hemmung der Blutgerinnung einnimmt muß man ggfs. danach fragen, ob eine Blutzucker- oder Hochdruckkrankheit bekannt sind oder aus welchem Grund der Gerinnungshemmer eingenommen wird (vorheriger Schlaganfall, Bypass-OP, Stent gesetzt, bekannte Verengung von Blutgefäßen o.ä.).
Bei der Frage nach der Behandlung einer Erkrankung ist zudem das Wissen um die derzeitige Medikamentendosis wichtig, um ggfs. das Potential für Veränderungen zu erkennen.
Die Frage nach Gewohnheiten zielt auf den Konsum von Tabak (vor allem von Zigaretten), Alkohol oder „bewußtseinsverändernden Substanzen“ ab. Wichtig ist es in diesem Zusammenhang, nach der Menge der Zigaretten zu fragen, die über welchen Zeitraum geraucht werden und geraucht worden sind, nach Art und Menge des getrunkenen Alkohols und die Trinkgewohnheiten zu fragen und sich danach zu erkundigen, welche „bewußtseinsverändernden Substanzen“, in welcher Menge und über welchen Zeitraum eingenommen werden.
Die Gründe, dies zu erfragen dürften auf der Hand liegen.
Sozioökonomische Anamnese
Unter diesem Element soll keinesfalls die gesamte Biographie des Patienten erfragt werden. Es geht vielmehr nur um den Beruf. Die Frage des Berufes ist wichtig, auch wenn ein Zusammenhang mit den Beschwerden bzw. einer Erkrankung nicht immer sofort zu erkennen ist.
Die Vermutung auf das Vorliegen einer Silikose ist bei unter Tage arbeiten Bergleuten, die sich mit Luftnot vorstellen, offensichtlich; eine Bleivergiftung bei Arbeitern, die in der Produktion von Batterien oder Akkus tätig sind, ist ebenfalls etwas, an das man sofort denken sollte, was natürlich (auch ohne daß ich jemandem zu nahe treten wollte) auch für einem Gastwirt im Hinblick auf eine Lebererkrankung gilt. Aber auch z.B. bei Lehrern, Pflegekräften oder Ärzten läßt der Beruf gewisse Rückschlüsse auf eine evtl. zugrundeliegende Erkrankung infolge Streßbelastung oder Schichtdienst zu.
Es ist keinesfalls so, daß allein der Beruf schon stark auf eine evtl. Erkrankung als Ursache der Beschwerden deuten würde, aber er kann schon bei der Einschätzung der gesamten Situation eines Menschen wichtig und hilfreich sein.
Psychische Anamnese
Oft sind des psychische Probleme, die einen Patienten mit körperlichen Beschwerden zum Arzt führen. Magengeschwüre, evtl. verursacht durch seelische Belastungen, deren Schmerzen in den linken unteren Brustkorb ausstrahlen sind ein Beispiel.
Vor allem Depressionen sind ein Thema nicht nur bei der Beurteilung der körperlichen Belastbarkeit (siehe oben), sondern auch bei vielen anderen Beschwerden.
In vielen Fällen ergeben sich solchen Zusammenhänge mit sehr allgemein geschilderten Beschwerden erst dann, wenn viele andere Untersuchungen durchgeführt wurden, bei denen keine organische Ursachen gefunden werden konnten. Besonders für Fachärzte (außer den Neurologen oder Psychiatern natürlich) ist es schwierig, die psychische Komponente der geklagten Beschwerden zu erfassen und oft genug ist es nur ein Gefühl des Arztes nach seinem Eingangsgespräch mit einem Patienten, daß hier etwas nicht in Ordnung sein könnte.
Es wäre übertrieben, solche Patienten nur aufgrund eines solchen Gefühls sofort zum Psychiater zu schicken, zumal ein Patient zu Recht fragen wird, was denn seine Brustbeschwerden mit seinem psychischen Zustand zu tun haben und ob der Arzt etwa glauben würde, er habe „nicht mehr alle Tassen im Schrank“. Wenn man als untersuchender Arzt eine psychische Störung vermutet oder wenigstens für denkbar hält kann man den Patienten z.B. fragen, ob er ein eher optimistischer, pessimistischer oder melancholischer Mensch ist. Manchmal erhält man auf diese Frage eine Antwort (und auch das zwischen den Zeilen Gesprochene gilt), die einem weiter hilft. In den meisten Fällen bleibt man mit seiner Einschätzung allerdings alleine.
Erfragen der Risikofaktoren
Gemeint sind Zustände, die die Entwicklung bestimmter Krankheiten fördern können. Man sollte daher immer zumindestens danach fragen
- wie groß und wie schwer der Patient ist und welcher BMI sich aus diesen Werten errechnet (unabhängig von den Angaben des Patienten nach Größe und Gewicht sollten Sie diese Werte unbedingt nachmessen (!), weil der Patient oft Werte angibt, die nicht unbedingt aktuell sind)
- ob jemand Zigarettenraucher ist
- ob Blutdruck, Blutzucker und Blutfettwerte bekanntermaßen erhöht sind
- wieviel Alkohol getrunken wird
- und ob man viel oder eher wenig Sport betreibt.
Auch Streß gehört irgendwie zu den Risikofaktoren für verschiedene Erkrankungen. Es ist aber schwer, solchen Streß zu erfassen, denn auf die Frage, ob man viel Streß im Leben hat wird die Antwort nur sehr selten „nein“ sein.
Familienanamnese
Es macht natürlich einen Unterschied, aus welchem Grund zu Ihnen kommt und welcher Fachrichtung der Arzt angehört. Wenn es um eine Schwangerschaftsuntersuchung geht, bei der das Risiko des Kindes für Erbkrankheiten abgeschätzt werden soll und wenn Sie ein Arzt für angeborene Erkrankungen (= Humangenetiker) sind wird diese Familienanamnese natürlich umfangreicher ausfallen als bei einem Kardiologen, der Herzbeschwerden abklären soll.
Auf jeden Fall sollte man danach fragen, ob in der Familie des Patienten bestimmte Erbkrankheiten bekannt sind („Sind in Ihrer Familie vererbbare Krankheiten bekannt?“).
Auch sollte man danach fragen, ob in der Blutsverwandtschaft bestimmte Krankheiten gehäuft auftreten oder ob bestimmte Behandlungen durchgeführt wurden: Hochdruck-, Zuckerkrankheit, Herzinfarkt, Schlaganfall, Stentbehandlung der Herzkranzgefäße oder anderer Schlagadern oder Bypass-Operationen.
Diese Krankheiten folgen zwar keinem bestimmten Erbmuster, bedeuten aber durch ihre familiäre Häufung dennoch ein erhöhtes Risiko für den Patienten. Ebenfalls sind die beiden folgenden Fragen wichtig:
- Hat ein Blutsverwandter dieselben Symptome oder Erkrankung wie der Patient?
- Gibt es in der Blutsverwandtschaft, vor allem bei Vater, Mutter, Geschwistern und evtl. auch eigenen Kindern „vorzeitige“ Todesfälle und wenn ja: was war die Ursache?
Sie sehen aus dem, was ich bisher geschrieben habe, daß die Erhebung der Anamnese eine komplexe Angelegenheit ist, die vor allem viel Einfühlungsvermögen bedeutet. Es ist eine Kunst, die aber nicht so viel Zeit erfordert, wie Sie nach der Lektüre des Bisherigen vielleicht vermuten, zumal jeder Arzt im Laufe der Zeit und in Abhängigkeit von seiner Fachrichtung eine bestimmte Technik entwickelt hat, um die für seine Zwecke ausreichenden Informationen zu erhalten. Dennoch darf sich kein Arzt darauf beschränken, ausschließlich, und dann vielleicht noch ohne präzisierende Nachfragen, die aktuellen Beschwerden einer Patienten zu erfragen. Ich würde sogar soweit gehen und sagen, daß die Qualität eines Arztes von der Qualität seiner Anamneseerhebung abhängt.