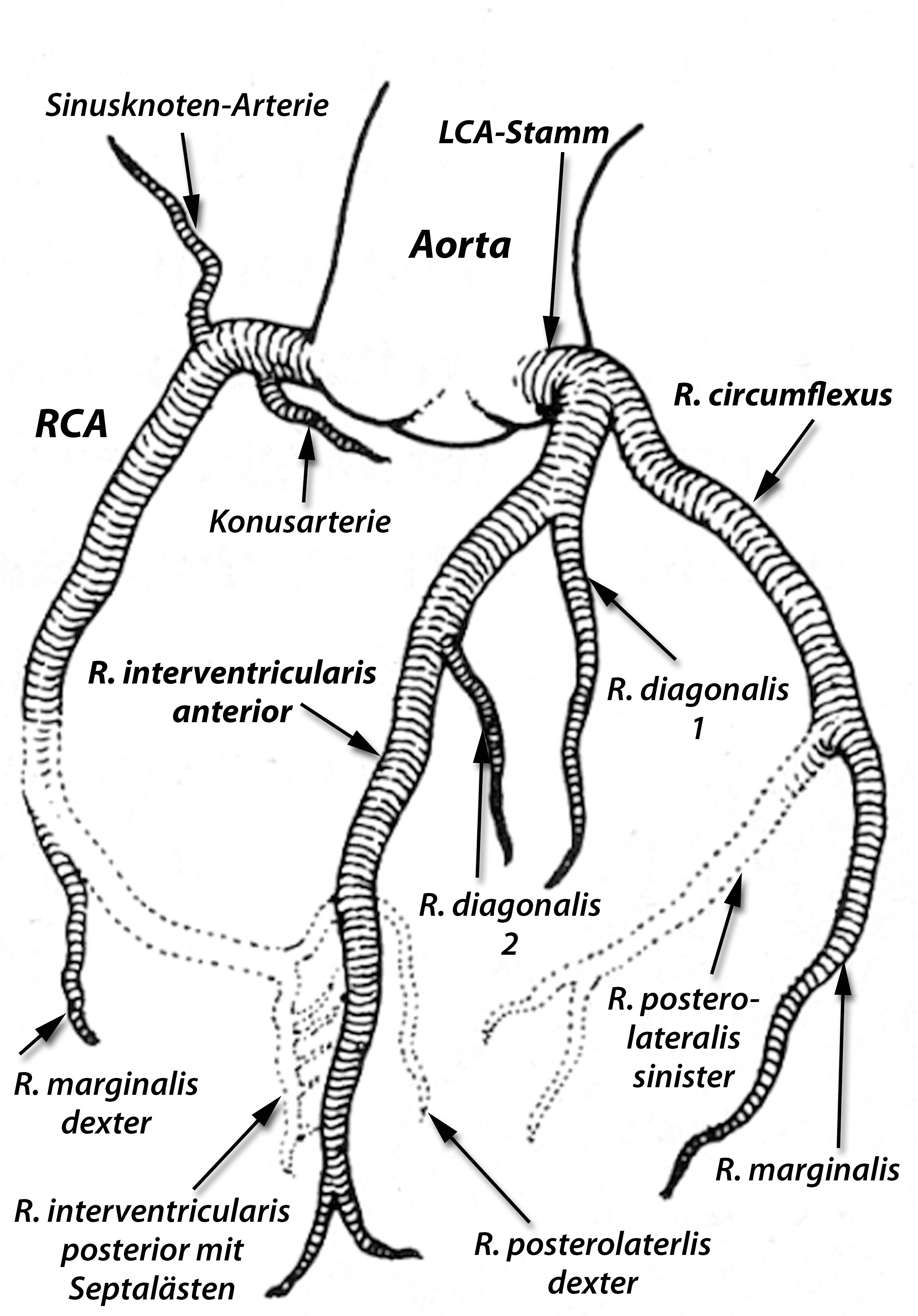
Bezüglich der Bezeichnung der einzelnen Gefäße siehe 1. Abbildung. Die einzelnen Gefäße werden dabei oft abgekürzt:
RIVA = Ramus interventricularis anterior
RCx = Ramus circumflexus
RCA = Rechte Koronararterie
Rd = Ramus diagonalis
RM = Ramus marginalis oder
RIVP = Ramus interventricularis posterior.
Krankheitserscheinungen
Die Erkrankung drückt sich in 5 möglichen Symptomen aus:
Siehe hierzu die jeweiligen eBooks.
Untersuchungsmethoden und mögliche Ergebnisse
Siehe <Angina pectoris>
Krankheiten mit ähnlichen Erscheinungen
Siehe
Komplikationen
Siehe
Notfälle
Siehe Herzinfarkt, Herzschwäche, Kreislaufkollaps.
Vorbeugende Maßnahmen
Die Ursache der koronaren Herzkrankheit ist nicht genau bekannt. Aus den Untersuchungen vieler tausend Menschen ...
Ende der Leseprobe
Lesen Sie in den Broschüren (ausdruckbare Broschüre, PDF) und den eBooks (pad-Book, phoneBook, Kindle) mehr über:
- Faktoren, die das Risiko erhöhen, im Laufe des Lebens zu erkranken (Risikofaktoren)
- Verhaltensweisen, die die Heilung fördern
- Verhaltensweisen, die die Krankheit verschlimmern
- Therapie mit Medikamenten, Bypass-Operation, PTCA und Stents
- Wann muß der Hausarzt aufgesucht werden?
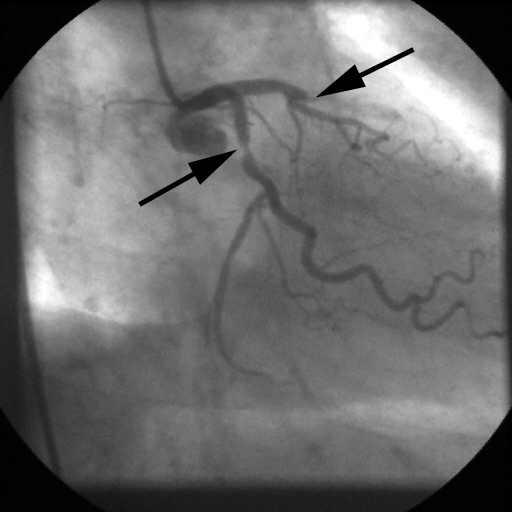
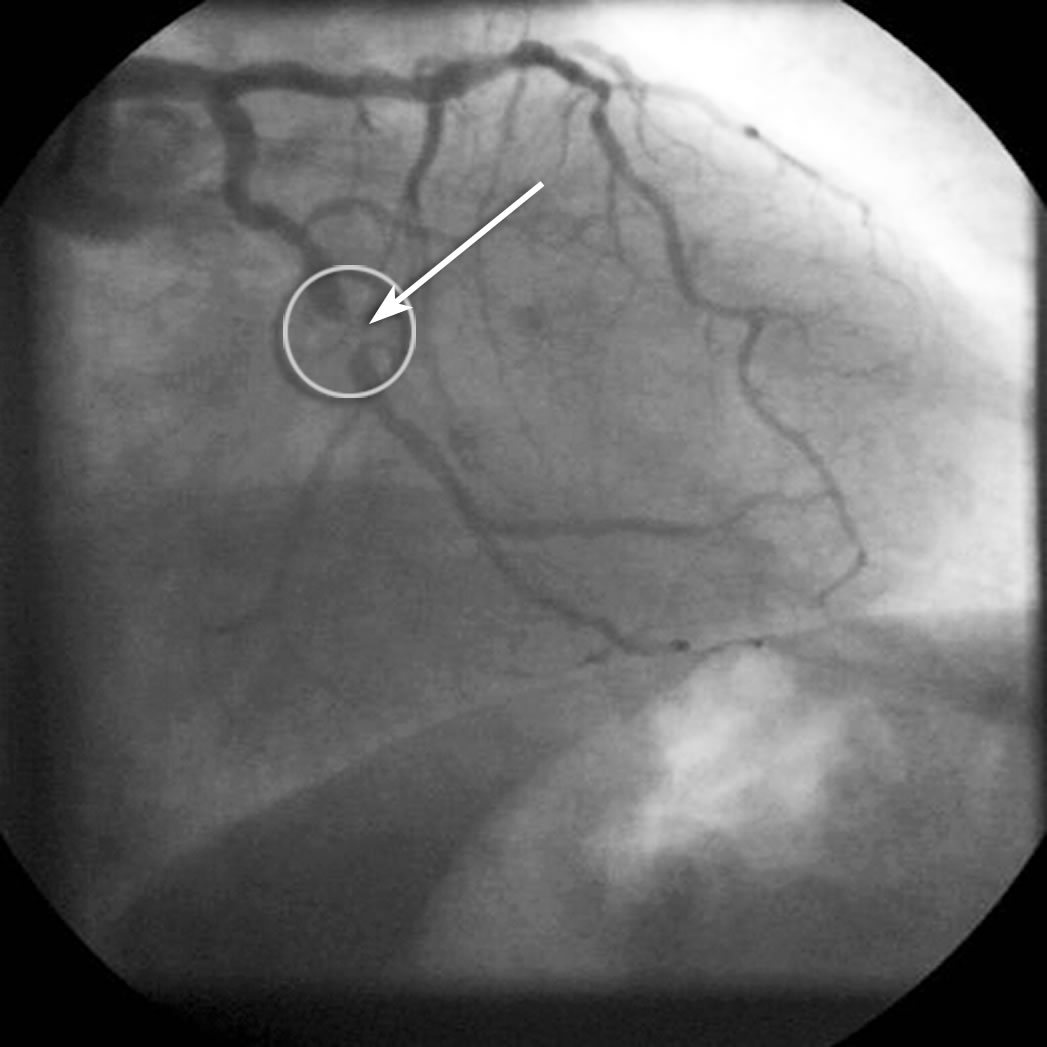
 Verursacht wird die koronare Herzkrankheit und die Verengungen der Koronargefäße durch Fettablagerungen in den Wänden der Gefäße (= „Arteriosklerose“).
Verursacht wird die koronare Herzkrankheit und die Verengungen der Koronargefäße durch Fettablagerungen in den Wänden der Gefäße (= „Arteriosklerose“).