Herzentzündungen
(auch als ausdruckbare Broschüre, als PDF zur Ansicht auf dem Bildschirm Ihres Computers, padBook, kindle-Version und phoneBook erhältlich)
Was sind Herzentzündungen?
Einteilung
Perikarditis
Entzündung des Herzbeutels. Am häufigsten verursacht durch Bakterien, Viren, Tuberkulosebakterien, möglich aber auch bei bösartigen Erkrankungen, nach Bestrahlungen bösartiger Erkrankungen des Brustraumes, bei Nierenerkrankungen, rheumatischen Erkrankungen und bei Herzinfarkt.
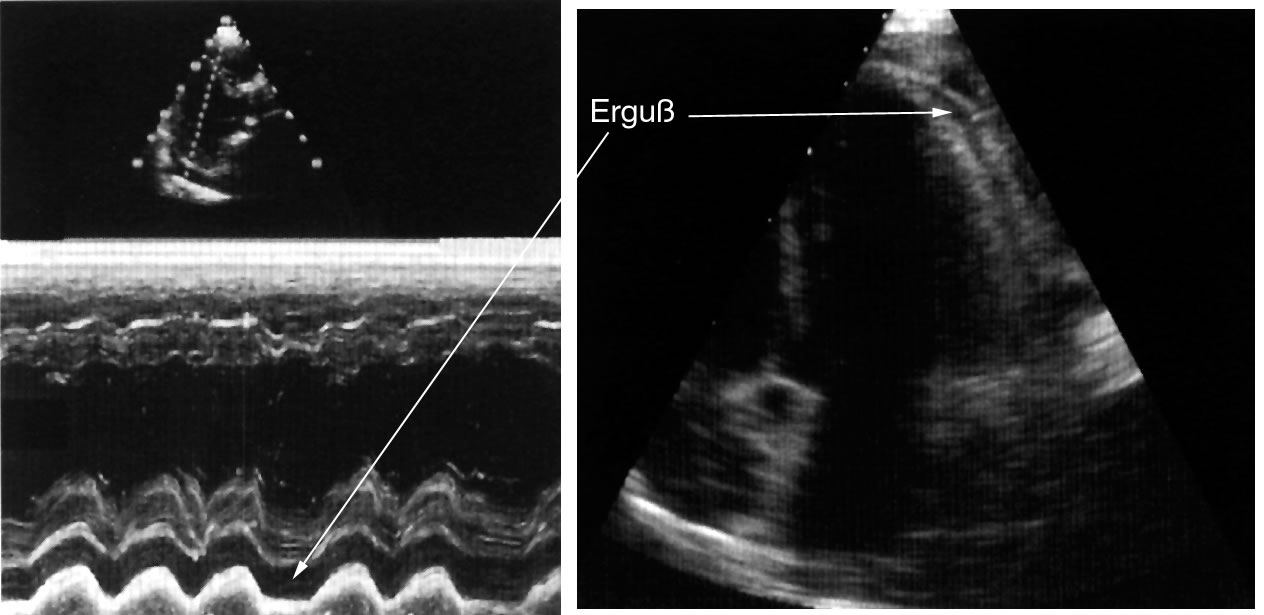
Man unterscheidet die akute und die chronische Perikarditis. Geht oft mit einem Herzbeutelerguß (= Perikarderguß) einher.
Myokarditis
Entzündung des Herzmuskels meistens durch Viren (in Südamerika meistens durch bestimmte Parasiten).
Möglich sind aber auch Bakterien, Medikamente (z.B. Chemotherapeutika zur Behandlung bösartiger Krankheiten oder Psychopharamaka (z.B. Lithium)) und eine Reihe seltener anderer Ursachen, z.B. Autoimmunkrankheiten (= Krankheiten, bei denen sich der Körper gegen eigene Eiweiße „wehrt“) oder die „Riesenzellen-Myokarditis“, bei der sich besondere Zellen („Riesenzellen“) im Herzmuskel anreichern.
Man unterscheidet die akute (plötzlich auftretende) und die chronische Myokarditis. Die chronische Form kann oft nicht von einer Herzmuskelerkrankung („dilatative Kardiomyopathie“) unterschieden werden.
Endokarditis
Krankheitserscheinungen
Perikarditis
Die akute Form ist verbunden mit Schmerzen in der Herzgegend, die den Beschwerden des Herzinfarktes ähneln. Die Schmerzen der Perikarditis werden oft im Liegen, beim Husten und tiefen Einatmen schlimmer und können im Sitzen mit nach vorn gebeugtem Brustkorb besser sein. Vor allem bei der akuten Perikarditis kommt es oft zu Luftnot, die entweder durch die schmerzhaften Atembewegungen oder durch den Herzbeutelerguß entsteht. Die chronische Herzbeutelentzündung verläuft oft unbemerkt.
Myokarditis
Die Beschwerden entstehen dadurch, daß der entzündete Herzmuskel müde wird und vermindert pumpen kann. Dies führt zur Herzschwäche mit allen ihren Symptomen insbesondere Luftnot und Wasseransammlungen im Körper. Zudem können in dem entzündeten Herzmuskel alle möglichen Formen der Herzrhythmusstörungen entstehen (z.B. Blockierungen, einzelne Extrasystolen, Vorhofflimmern, Kammerflattern, Kammerflimmern). Pulsunregelmäßigkeiten und Herzstolpern sind oft die ersten Anzeichen einer Myokarditis, Ohnmachtsanfälle können aber auch erste Anzeichen einer Herzmuskelentzündung sein. Bei der akuten Myokarditis entwickeln sich diese Beschwerden sehr schnell, bei der chronischen Form schleichend über Wochen.
Oft ist keine Unterscheidung möglich, ob es sich um eine Myokarditis oder eine Herzerweiterung (= „Dilatative Kardiomyopathie“, siehe Herzmuskelerkrankungen) handelt, weil die Beschwerden identisch sind.
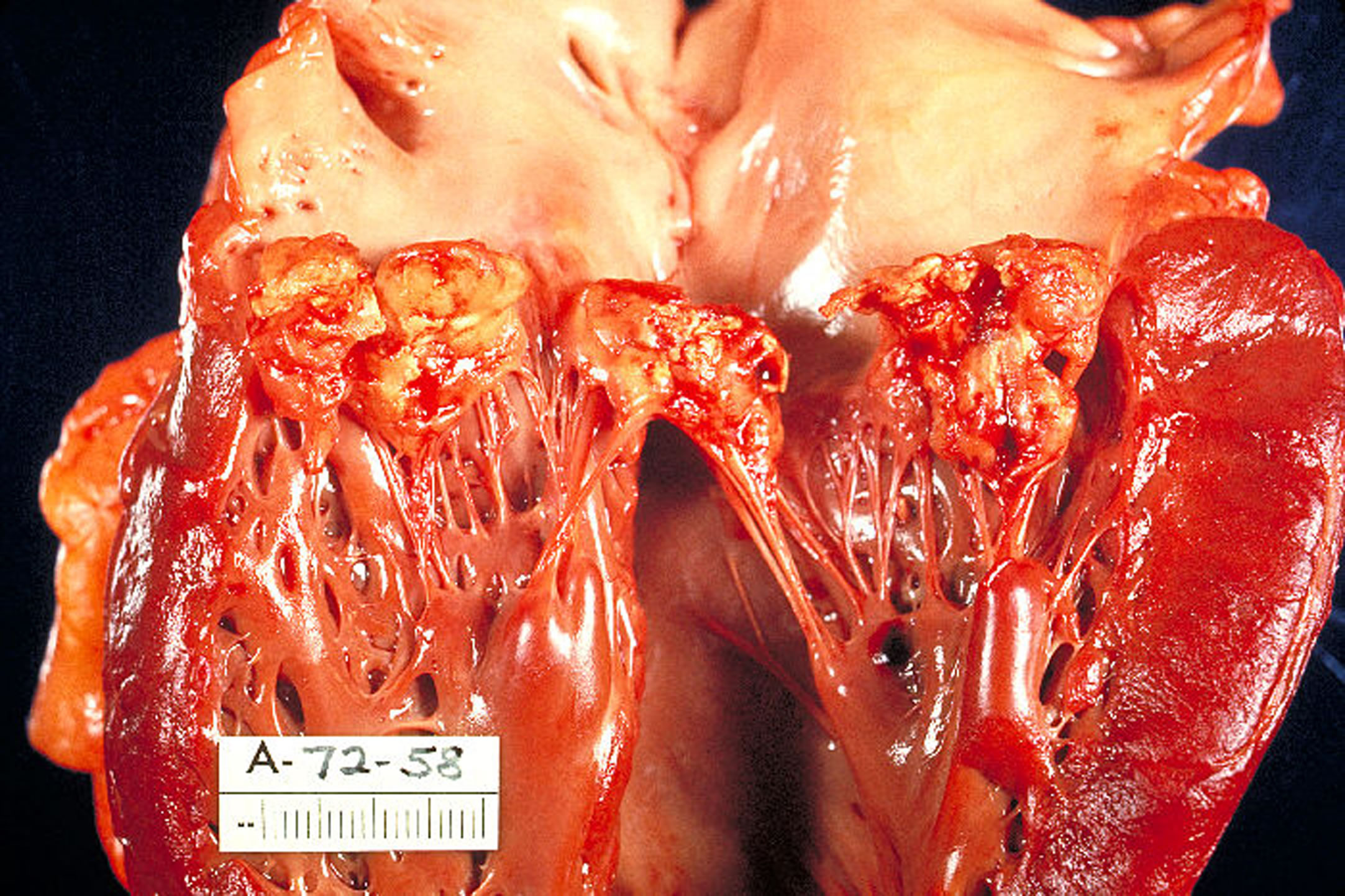
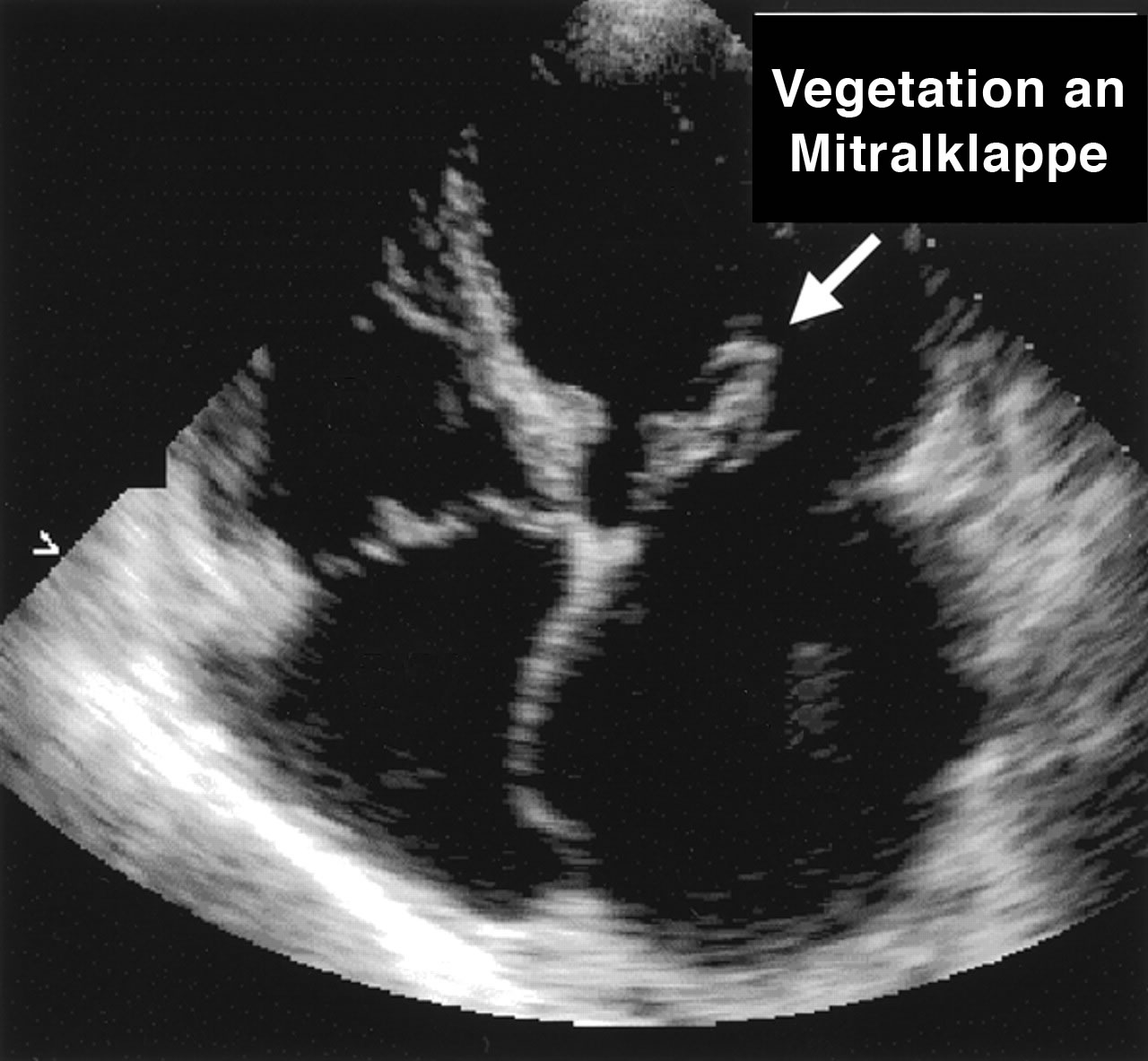
Endokarditis
Die Symptome der Endokarditis sind oft sehr untypisch und unspezifisch. Sie bestehen in allgemeinen Entzündungszeichen (Fieber (oft nur geringe Temperaturerhöhung), Müdigkeit, Gewichtsverlust, Kopfschmerzen und Schüttelfrost (oft wie eine „Grippe“).
Wenn sich über der entzündeten Herzinnenhaut Blutgerinnsel bilden, diese Gerinnsel sich losreißen und in den Kreislauf gelangen können sie Embolien mit den entsprechenden Symptomen verursachen:
- Plötzlich kalte, gefühllose und schmerzende Gliedmaßen (Finger, Zehen), wenn die Embolie eine Gliedmaßenarterie (Finger- oder Zehenarterie) verstopft,
- kleine Hautblutungen (bei Hautembolien),
- Halbseitenlähmungen oder Erscheinungen wie beim Schlaganfall (Gehirnembolien),
- Bauch- und Nierenschmerzen (Embolien der Bauch- oder Nierengefäße), blutiger Urin (Nierenembolie).
Wenn Herzklappen von der Entzündung befallen werden bemerkt man mit zunehmender Schädigung der Klappen Symptome von Herzklappenfehlern und hier insbesondere zunehmende Luftnot.
Untersuchungsmethoden
Perikarditis
Beim Abhören des Herzens hört der Arzt typische Reibegeräusche (nach dem Klicken hören Sie das Geräusch!), die dadurch verursacht werden, daß sich entzündliche Eiweiße auf der Innenseite des Herzbeutels ablagern und hier bei jedem Herzschlag aneinander reiben (dies verursacht auch den Schmerz).
Bei der Blutuntersuchung stellt man oft Entzündungszeichen fest (erhöhte Blutsenkungsgeschwindigkeit, Vermehrung der weißen Blutkörperchen).
Im Computertomogramm kann man bei chronischer Perikarditis die deutliche Verdickung des Herzbeutels sehen.
Myokarditis
Bei der körperlichen Untersuchung stellt der Arzt manchmal die Zeichen der Herzschwäche fest.
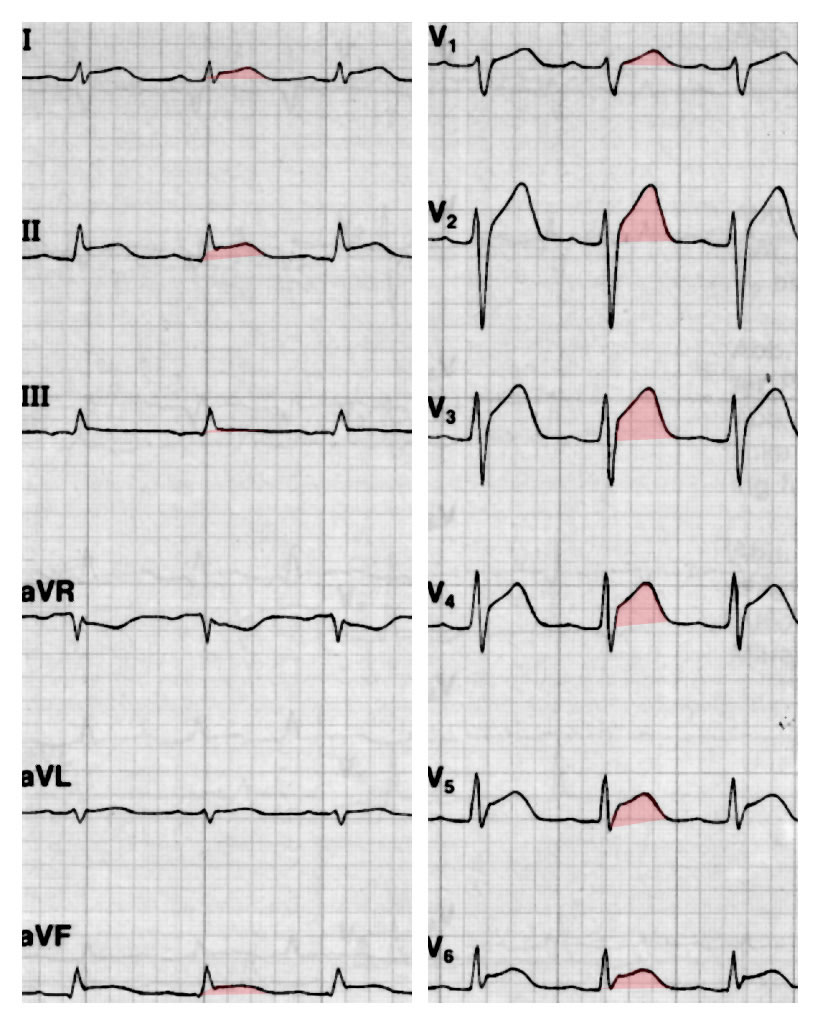
Das EKG zeigt meistens keine Veränderungen, manchmal aber einen Linksschenkelblock (s. Herzrhythmusstörungen), der dadurch entsteht, daß der Entzündungsprozeß des Herzmuskels auf die elektrischen Leitungsstrukturen des Herzens übergreift und zu einer (manchmal vorübergehenden) Leitungsunterbrechung des „linken Schenkels“ führt.
Im Blut erkennt man oft die allgemeinen Zeichen einer Entzündung (Erhöhung der Blutsenkungsgeschwindigkeit, Vermehrung der weißen Blutkörperchen), oft kann man auch Bakterien nachweisen und aus dem Blut anzüchten.
Veränderungen im EKG gibt es nicht, das Röntgenbild des Herzens ist allenfalls bei akuten schweren Verläufen der Endokarditis mit schneller Zerstörung einer Herzklappe verändert (Herzvergrößerung, Wassersammlung und Blutstauung in den Lungen).
...
Ende der Leseprobe
- Krankheiten mit ähnlichen Erscheinungen
- Komplikationen
- Notfälle
- Vorbeugende Maßnahmen
- Faktoren, die Risiko erhöhen, im Laufe des Lebens zu erkranken
- Verhaltensweisen, die die Heilung fördern
- Verhaltensweisen, die die Krankheit verschliummern
- Therapie
- Wann muß der Hausarzt kontaktiert werden?
 Im
Im 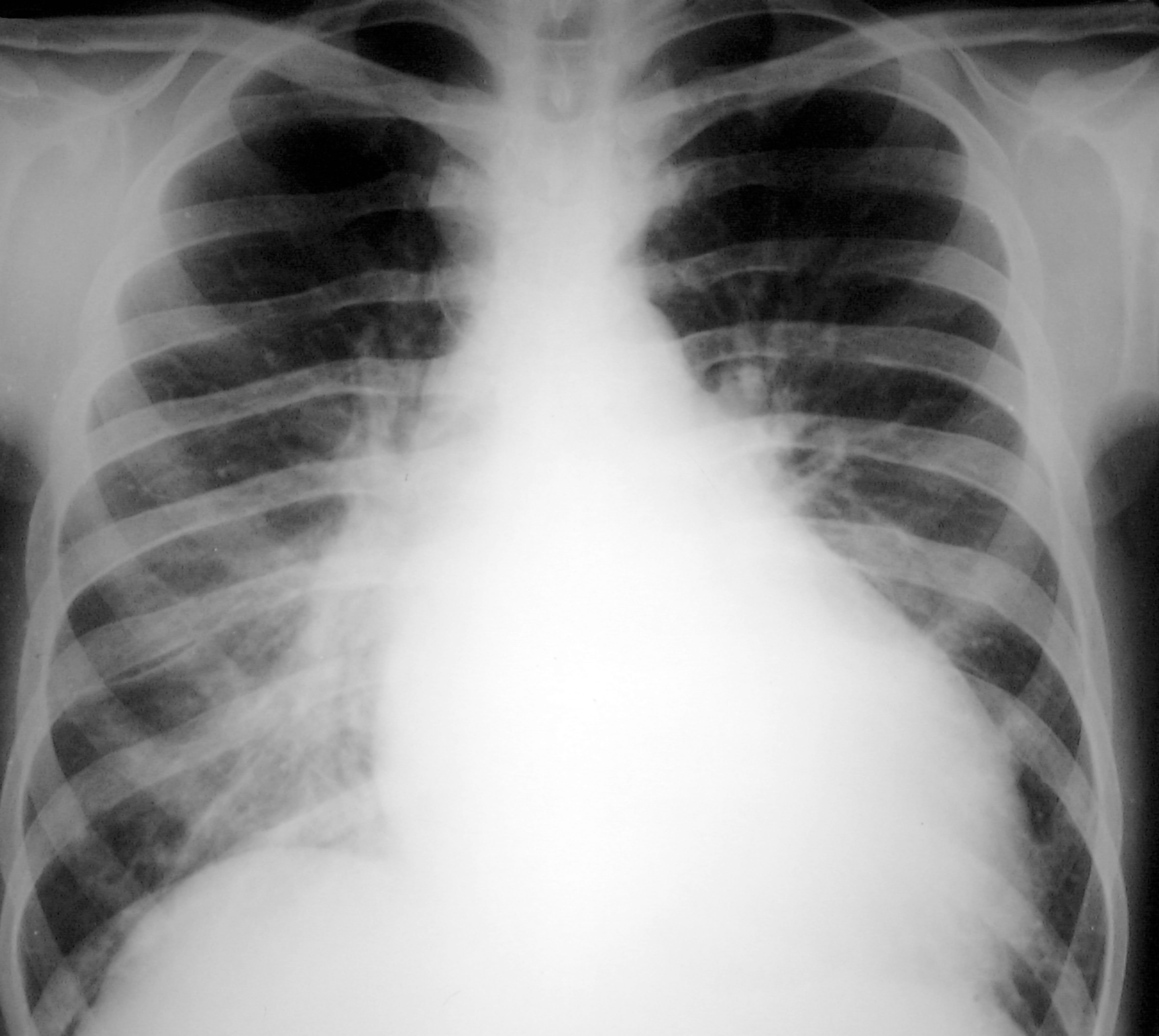
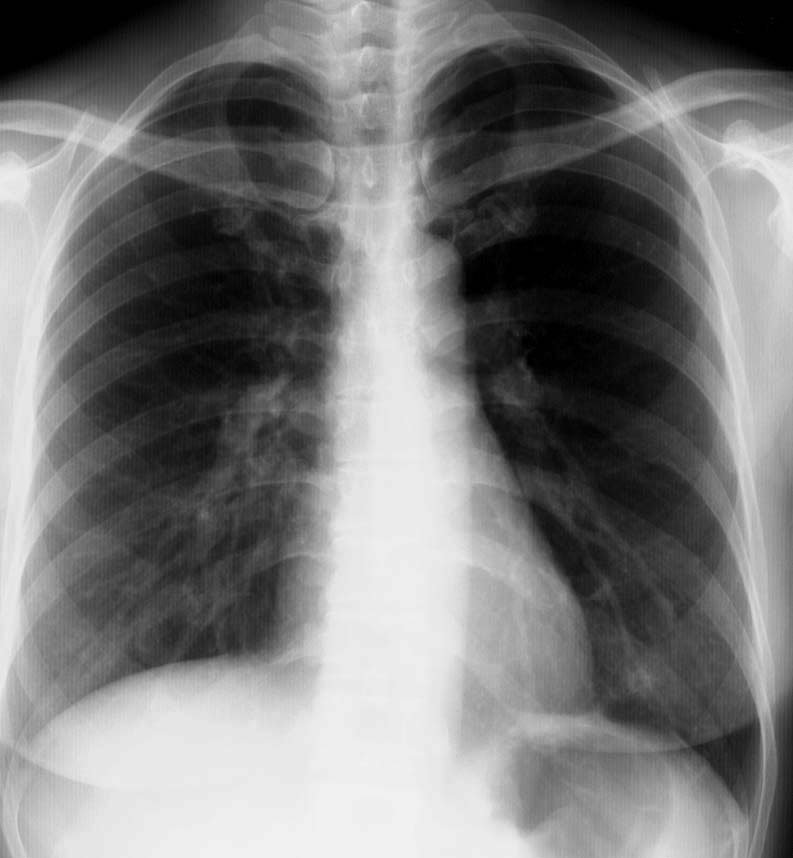
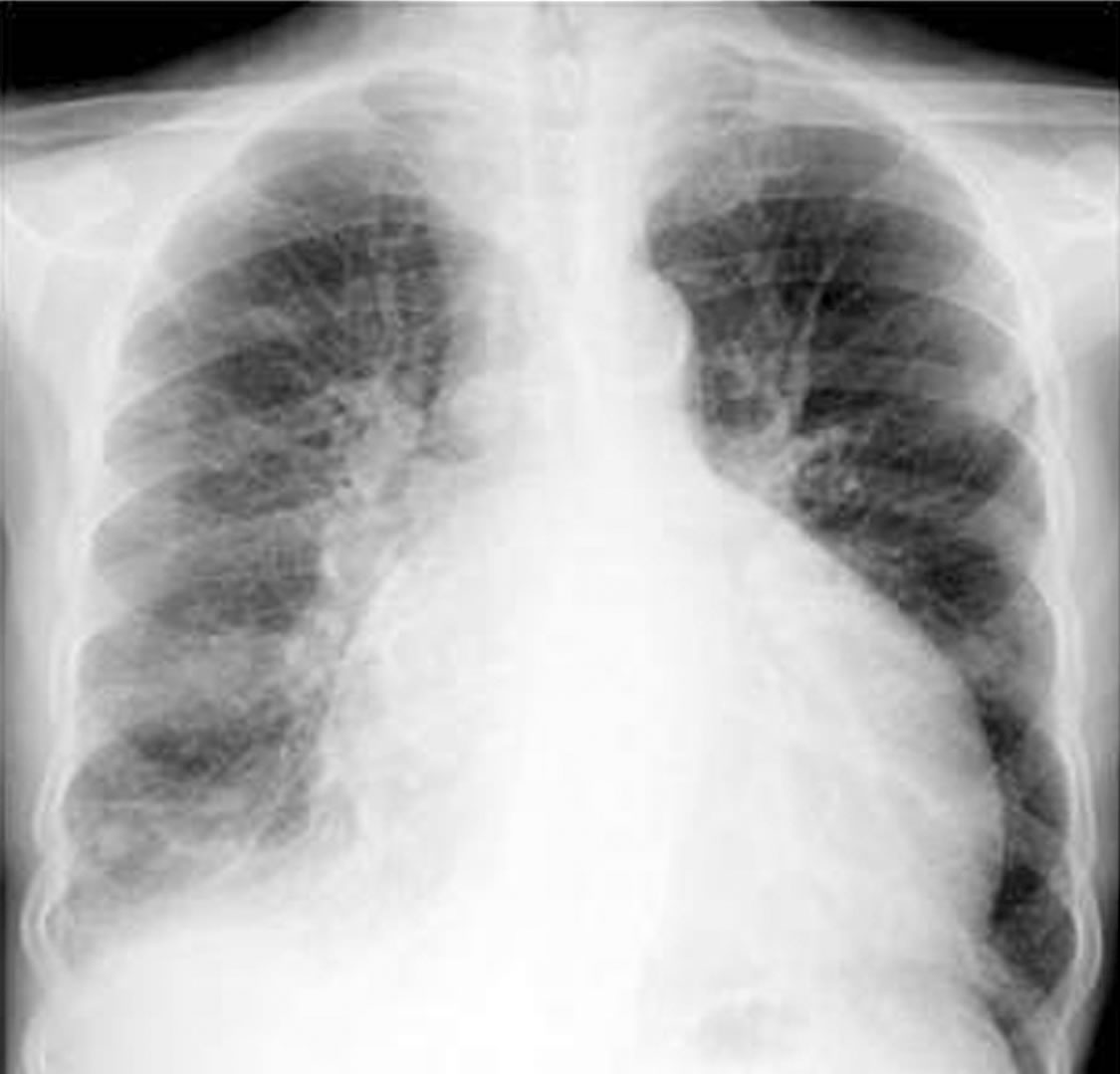 Im Röntgenbild (links: Normal großes, rechts: Vergrößertes Herz) sieht man bei schweren Herzmuskelentzündungen ein vergrößertes Herz.
Im Röntgenbild (links: Normal großes, rechts: Vergrößertes Herz) sieht man bei schweren Herzmuskelentzündungen ein vergrößertes Herz.
 Um die Ursache der Myokarditis (Bakterien, Viren, Autoimmunkrankheit) zu klären und um die Krankheit vor allem gegen eine
Um die Ursache der Myokarditis (Bakterien, Viren, Autoimmunkrankheit) zu klären und um die Krankheit vor allem gegen eine 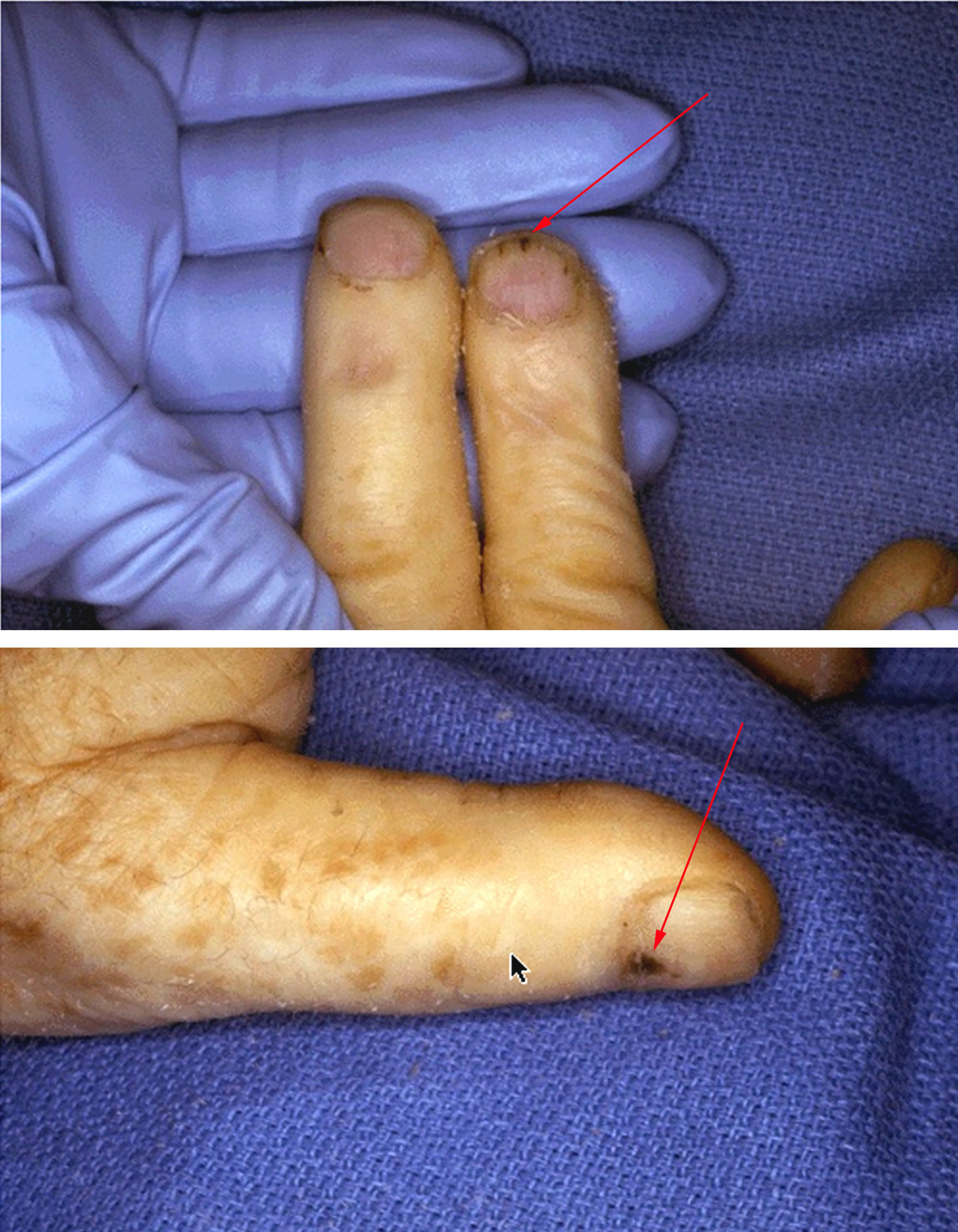 Bei der körperlichen Untersuchung fallen neben dem manchmal nur geringen Fieber bestimmte Hauterscheinungen (flohstichartige oder manchmal etwas größerflächige Blutungen (oft an den Fingernägeln (= „Splinters“ (Abb. links), Hautknötchen, kleine Blutungen an den Augen) auf.
Bei der körperlichen Untersuchung fallen neben dem manchmal nur geringen Fieber bestimmte Hauterscheinungen (flohstichartige oder manchmal etwas größerflächige Blutungen (oft an den Fingernägeln (= „Splinters“ (Abb. links), Hautknötchen, kleine Blutungen an den Augen) auf.
 Im
Im